26.12.2020
Как правильно делать восковую эпиляцию
15 минут на чтение статьи
Инструкция из 8 шагов:
Восковая эпиляция, по-моему, один из самых простых, недорогих и поэтому популярных способов удаления нежелательных волосков. Судя по отзывам, клиенток салонов, ваксинг привлекает их не только низкой ценой, но и тем, что он очень эффективный. Его действия хватает на несколько недель. Безболезненной, конечно, эту процедуру не назовешь, но гладкая кожа того стоит!
Проводить восковую эпиляцию можно как в косметологическом центре, так и в домашних условиях. Если вы никогда раньше не делали самостоятельно ваксинг, есть смысл все-таки сходить в клинику к профессиональному мастеру (в Москве таких больше, чем достаточно) и посмотреть, как он будет проводить процедуру. Но если по каким-то причинам вы категорически не хотите посещать студию, то, в принципе, достаточно будет посмотреть несколько фото- или видео.
Удалить волосы навсегда
ЗАБУДЬТЕ О
РАЗДРАЖЕНИИ
В ЗОНЕ
БИКИНИ
Сегодня я хочу рассказать вам, как правильно и грамотно сделать восковую эпиляцию, чтобы ваша кожа стала гладкой и не была повреждена.
Какой используется воск:
- холодный — подойдет для нежной кожи, поможет удалить тонкие и короткие волоски, но такая процедура проходить довольно болезненно;
- горячий — сама процедура проходит куда менее болезненно, чем эпиляция холодным воском, но при неправильно подобранной температуре есть риск получить ожог;
- теплый воск — по-моему самый оптимальный вариант. Такой воск подойдет для всех женщин: его действие гигиенично, процедура будет не так болезненна, как удаление волос холодным и горячим воском и, к тому же, использовать его легко. Теплый воск продается в банках или специальных роликовых кассетах. Его цена несколько выше, чем у горячего и холодного. Но я посоветовала бы использовать именно его для домашнего ваксинга.
Удалить волосы навсегда
ЛЮБОЙЛАЗЕР
ЛЮБАЯ ЗОНА
ПРЕДЛОЖЕНИЕ ДЕЙСТВУЕТ ДЛЯ НОВЫХ КЛИЕНТОВ СЕТИ КЛИНИК «ПОДРУЖКИ»
ДО 30 АПРЕЛЯ
Записаться
- Для начала кожу нужно подготовить к процедуре. Длина волосков должна быть примерно 5 мм. Кожу следует тщательно вымыть и высушить. Использовать косметические средства не следует.
- Воск разогревается до температуры примерно 40 градусов на водяной бане.
- На кожу его следует нанести при помощи специальной лопаточки. Важно помнить, что воск наносится по направлению роста волос.
- Сверху на воск нужно положить и плотно прижать кусочек ткани или салфетку.
- Когда воск застынет, ткань следует резким движением удалить против роста волос. Кожу в месте «отрыва» при этом нужно придерживать другой рукой.
- После этого остатки воска необходимо убрать при помощи масла. Подойдет любое: как косметическое, так и простое растительное
- Чтобы снять с кожи раздражение нужно воспользоваться специальным успокаивающим лосьоном, вы с легкостью найдете такой в любом косметическом магазине.
- В течение одного/двух дней после восковой эпиляции нельзя будет посещать сауну или баню, наносить на кожу косметические средства, кроме того не рекомендуется загорать.
Удалить волосы навсегда
ВРОСШИЕ
ВОЛОСЫ И
ВОСПАЛЕНИЯ
ОСТАНУТСЯ
В ПРОШЛОМ
При обострении хронических заболеваний, сахарном диабете, аллергии на компоненты восковой смеси, варикозном расширении вен и при нарушении целостности кожи в предполагаемой зоне эпиляции.
Отнеситесь внимательно к этим правилам и противопоказаниям. Красота, конечно, требует жертв, но нет ничего важнее вашего здоровья!
Удалить волосы навсегда
сопутствующие
услуги
другие статьи
27 декабря 2020
Как делать восковую эпиляцию бикини в домашних условиях
Как делать восковую эпиляцию бикини в домашних условиях. Домашняя эпиляция воском-обсуждаем преимущества и недостатки. Близится лето, сезон отпусков и загара на самых модных и горячих пляжах мира скоро будет объявлен открытым, и поэтому остро встает вопрос об эстетике зоны бикини.
читать полностью
6 февраля 2023
Касторовое масло против пигментных пятен
Касторовое масло-насколько эффективно против пигментных пятен? «Касторка» как домашний способ удаления пигментных пятен. Пигментные пятна на коже тела-современный бич человека, обожающего позагорать под солнышком или в солярии. Увы, теперь уже нельзя как раньше в песенке звучало «Я на солнышке лежу, и ушами шевелю..»
читать полностью
13 января 2023
Виды эпиляции лазером — какой лазер лучше?
При борьбе с нежелательными волосками на теле, выбор метода их удаления часто ложится на лазерную эпиляцию. Она признана одной из самых эффективных и пользуется огромной популярностью.Однако, выбирая лазерную эпиляцию необходимо правильно подобрать прибор. Существует огромное количество лазеров и все они обладают различными характеристиками, предназначенными для того или иного типа кожи и волос. Поэтому, крайне важно, для того, чтобы избежать негативных…
читать полностью
27 января 2023
Лечение пигментных пятен с помощью бадяги
Лечим пигментные пятна с помощью бадяги. Бадяга-как средство против пигментных пятен на лице. Каждая женщина следит за своей красотой, регулярно посещая спортзалы, салоны красоты, спа-салоны и прочее, не говоря уже о косметических домашних ухищрениях в виде кремов, масок, лосьонов.
читать полностью
27 декабря 2020
Вредна ли
лазерная
эпиляция?
Мифы и реальность о лазерной эпиляции Природой было заложено, чтобы все тело человека было покрыто волосами, чтобы защищать его в различных жизненных ситуациях. И если для мужчин это осталось актуально и как минимум красиво и мужественно, то для женщин всего мира стало настоящей проблемой. Каждый день мы, девушки, бросаем вызов природе и делаем нашу кожу…
читать полностью
27 декабря 2020
Маски для удаления пигментных пятен
Как избавиться от пигментных пятен? Самые эффективные маски для удаления пигментации Когда стараешься выглядеть прекрасно и безупречно, очень расстраивают небольшие, но навязчивые изъяны — коричневые объемные пятна на кистях рук, шее, лице.
читать полностью
ещё статьи
все статьи
Заболевания сосудов головного мозга
- Главная
- Блог
- Заболевания сосудов головного мозга

По статистике, более 75% населения предрасположено к сосудистым заболеваниям. Проблема заключается в том, что такие болезни долгое время протекают латентно, не вызывают четкой клинической картины. Поговорим о том, чем лечить сосуды головного мозга, какими методами и препаратами.
Какие есть заболевания сосудов головного мозга
Болезни ЦНС могут существенно повлиять на работоспособность, привести к инвалидности, а в 10-20% случаев — к смерти.
Основные патологии:
- Ишемия. Развиваясь долгое время, может стать причиной ишемического инсульта. Ряд пациентов до конца не восстанавливаются, не исключен летальный исход.
- Аневризмы. Диагностируются в 3 раза реже, чем хроническая ишемия, но по степени опасности не уступают инсульту.
- Геморрагический инсульт с кровоизлиянием.
- Гематомы вследствие травматического повреждения.
- Аномалии соединительной ткани.
- Дисциркуляторная энцефалопатия (микроинсульты).
Существуют и менее распространенные заболевания, которые невозможно распознать самостоятельно. Практически каждый взрослый человек входит в группу риска либо по причине наследственного фактора, либо из-за особенностей образа жизни и приобретенных заболеваний.
Причины заболевания сосудов головного мозга
В подавляющем большинстве случаев причиной болезни становится отложение бляшек на стенках сосудов. Необходимо понимать, что отложение холестерина начинается с раннего возраста и происходит всю жизнь. Тем не менее вопрос исследования крови на наличие холестерина многие пациенты обходят стороной. Другая распространенная причина — АГ. Наблюдается поражение сосудов и при сахарном диабете.

Факторы риска:
- Токсическое поражение ЦНС, включая дородовый период.
- Сгущение крови.
- Постоянный выброс адреналина и других гормонов стресса.
- Высокое количество ЛПНП.
- Истончение стенок из-за высокого давления в сосудах.
- Разрушение клеток из-за воздействия этанола.
- Низкая физическая активность, отсутствие нагрузки на сосуды.
- Табакокурение.
- Лишний вес.
Сосуды могут страдать в силу совершенно разных причин. На какие-то факторы можно повлиять (например, отказаться от вредных привычек), другие факторы немодифицируемые (такие как наследственность).
Признаки
Как уже отмечалось, по симптомам установить сосудистые нарушения сложно. Такие критические состоянии как инсульт или разрыв аневризмы вызывают более явную симптоматику с головной болью и потерей сознания. Но все же попытаться распознать патологию стоит хотя бы для того, чтобы иметь возможность вовремя обратиться за медицинской помощью.
Симптомы хронического ухудшения кровоснабжения мозга:
- Усталость, наступающая через короткий период.
- Частое подташнивание.
- Агрессивность.
- Внезапная потеря веса.
- Снижение концентрации.
- Депрессивные состояния.
- Нарушения сна.
- Нарушение внимания, рассеянность, забывчивость.
- Звон в ушах.
- Нарушение дикции.
- Слабость в руках.
- Боль в шейном отделе.
- Судорожный синдром.
- Головокружения.
- Головные боли.
На фоне длительного ухудшения кровоснабжения развивается ишемический инсульт. Опасность этого состояния в том, что до 80% пациентов не могут вернуться к тому образу жизни, который вели до инфаркта мозга. Из-за нарушений кровоснабжения некоторые важные функции могут быть утрачены, человек становится зависимым от окружающих, не может работать, полноценно обслуживать себя.
Признаки ишемического инсульта:
- Постепенное нарастание симптомов.
- Нарушение сердечного ритма.
- Перекашивание лица.
- Нечеткая речь, как при сильном опьянении.
- Нарушение четкости зрения.
- Нарушение тонуса мышц, из-за чего больной не может поднять руки синхронно.
- Часто — отсутствие головных болей.
Признаки кровоизлияния:
- Резкое начало.
- Реакция на свет.
- Тошнота.
- Сильная головная боль.
- Болезненность глаз.
- Повышение кровяного давления.

Мозг — это не тот орган, который нужно лечить самостоятельно. При возникновении проблем запишитесь к терапевту или профильному специалисту.
Кто лечит сосуды головного мозга, какой врач
При обнаружении тревожащих симптомов запишитесь на прием к неврологу. Врач назначит лечение после комплексной диагностики, которая может включать следующие процедуры:
- Лабораторные анализы.
- Компьютерная томография.
- ЭКГ и ЭХО-КГ (для обнаружения взаимосвязи между ССЗ и заболеваниями сосудов мозга).
- КТ-ангиография — исследование сосудов с введением контрастного вещества.
- МРТ.
- Ультразвуковая диагностика мозговых, шейных сосудов.
Как лечить сосуды головного мозга, в каждом конкретном случае врачи определяют индивидуально с учетом диагноза, тяжести случая, сопутствующих заболеваний у пациента.
Какие препараты лечат сосуды головного мозга
При сосудистых нарушениях недопустимо самолечение. Нельзя самостоятельно подбирать не только лекарства, но и биологически активные добавки: неверная терапия может нанести вред.
Какие препараты может назначить невролог:
- Нейропротекторы. Улучшают работу мозга, защищают от повреждающего воздействия, способны предотвратить гибель клеток.
- Антикоагулянты. Применяются для разжижения крови и борьбы с тромбами.
- Глюкокортикоиды. Используются для улучшения показателей гемодинамики, улучшают венозный отток, нормализуют гормональный фон.
- Антиагрегаты. Препятствуют тромбообразованию.
- Антиоксиданты. Ингибируют окислители.
Чаще всего назначают комбинированную терапию с контролем показателей крови дважды в месяц. Больные на антикоагулянтной терапии должны сообщать лечащему врачу о любых эпизодах кровотечений. При двигательных нарушениях назначают упражнения, при провалах в памяти — препараты для ускорения обменных процессов, при депрессии — психотерапию.

Какие травы лечат сосуды головного мозга:
- Гинкго билоба. Утверждается, что экстракт эффективен при повышении артериального давления, избавляет от шума в ушах, помогает быстрее восстановиться после инсульта, помогает при когнитивных нарушениях, но доказательств эффективности не представлено. Следует учитывать, что добавка повышает риск кровотечения, поэтому запрещена при геморрагическом инсульте. Может вызвать проблемы с ЖКТ, учащение сердцебиения, тошноту. При одновременном применении антитромбоцитарных препаратов и БАДа последний влияет на применяемые дозировки.
- Аралия. При передозировке вызывает кровоточивость, обморок, нарушение дыхания.
- Женьшень. Не применяется при кровоточивости, лихорадке, депривации сна, противопоказан пациентам с СД.
Таким образом, препараты с недоказанной эффективностью вообще не рекомендуется применять при любых заболеваниях, в особенности, когда дело касается ЦНС. Лучше сразу же начать лечение с помощью лекарств с доказанным действием, чем исправлять ущерб, нанесенный фитопрепаратами.
Профилактика и хирургия
Далеко не каждое состояние можно спрогнозировать, но для снижения рисков сосудистых заболеваний следует ограничить потребление соли, вредных жиров, необходимо постепенно снижать вес, принимать витамины по назначению, больше двигаться.
При блокировке сосуда более чем на 70% встает вопрос о применении хирургических эндоваскулярных методик. Пациентам может быть назначена ангиопластика и стентирование, во время которой просвет сосуда расширяется, а пораженные стенки поддерживаются специальной конструкцией — стентом. Если методика при конкретном врачебном случае неэффективна, прибегают к реконструкции сосудистого русла при помощи шунтирования.
При подозрении на болезни сосудов запишитесь на консультацию и обследование в Чеховский сосудистый центр в Московской области. Мы внимательно подходим к каждой проблеме, подбираем эффективные стратегии лечения и по показаниям назначаем операцию. Вы можете обратиться к нам круглосуточно в любой день недели.
Береговая ул., 36А, Чехов, Московская обл., Россия, 142301
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Артроз коленного сустава — это дегенеративно-дистрофическое заболевание хрящевой ткани, которое приводит к обнажению костных головок и нарушению подвижности в суставе. Болезнь имеет невоспалительную природу и медленно прогрессирует — переход от начальной стадии к инвалидности занимает от нескольких лет до нескольких десятилетий. Остеоартроз коленного сустава входит в 5-ку самых распространенных причин инвалидности и утраты трудоспособности по всему миру.
Артрозу колена (гонартрозу) подвержено свыше 20% людей старше 55 лет, однако болезнь стремительно молодеет — все чаще ее симптомы проявляются в возрасте уже 25 лет.

Вовремя начатое лечение артроза коленного сустава поможет избежать осложнений и разрушения хрящевой ткани.
Признаки артроза коленного сустава
Износ суставного хряща сопровождается характерными признаками, интенсивность которых зависит от стадии заболевания. Чаще всего больные жалуются на:
- утреннюю скованность и уменьшение подвижности в суставе (по пробуждении требуется разминка);
- боль и дискомфорт в коленях, которые усиливаются после физических нагрузок (длительной ходьбы, бега или стояния) и идут на спад при отдыхе;
- на 2-й стадии — т.н. стартовые боли, которые возникают после длительного пребывания в одной позе;
- повышенную утомляемость, которую часто списывают на возрастные изменения;
- сухой грубый хруст, который регулярно повторяется при сгибании-разгибании коленей;
- отеки и другие симптомы воспаления, которые появляются на 2-й стадии заболевания из-за травматизации околосуставных тканей;
- метеочувствительность, усиление симптомов в холодное время года.
При попытках согнуть пораженное гонартрозом колено до упора возникает резкая боль и чувство физического препятствия. На поздних этапах даже при наличии лечения артроза коленного сустава у больных нарушается походка (становится ковыляющей, пациенты ходят на негнущихся ногах), появляется деформация нижних конечностей в форме букв “О” или “Х”.
Коварство болезни заключается в том, что она может протекать в скрытой форме годами, а первые значительные симптомы часто появляются лишь на 2-й стадии — когда полное восстановление синовиального хряща уже невозможно.
Поэтому важно обращаться к врачу при первых признаках дискомфорта в коленях — например, слабых, как бы тянущих болях, которые возникают при недостаточной выработке синовиальной жидкости. Запомните: боль в коленях не является нормой вне зависимости от возраста. Своевременное обследование же и лечение артроза коленного сустава 1 степени может полностью оградить вас от мучительных болей в суставах в преклонном возрасте.
Что будет, если не лечить артроз колена?
При самолечении, несоблюдении рекомендаций врача или отсутствии лечения остеоартроз коленного сустава прогрессирует в среднем в 3-8 раз быстрее, чем при комплексной терапии. Если гонартроз протекает агрессивно, утратить способность нормального передвигаться больной может еще до наступления пенсионного возраста.
Особенно важно эффективное лечение артроза коленей в стадии обострения. Спровоцировать ее может сырая холодная погода, физический или эмоциональный стресс, аллергия, отравление, переезд в регион с другим климатом — словом, любая встряска для организма. Обострение артроза протекает с разрушением большого количества хондроцитов. В ответ на это организм вырабатывает ферменты, которые призваны переработать и удалить мертвые клетки. Однако, если их концентрация слишком высока, страдают и здоровые участки хряща — клеточные мембраны истончаются, на синовиальной выстилке сустава появляются очаги эрозии. Этот процесс, если его не остановить при помощи лечения артроза колена препаратами, может протекать в течение нескольких недель, а при хроническом стрессе, недосыпании или недостаточном рационе — постоянно.
В конечном итоге без лечения остеоартроз колена приводит к полному сокращению просвета суставной щели из-за разрастания остеофитов. Зазор, необходимый для нормального движения, смыкается, и больной не может согнуть ногу даже на 30-45°. Трудность представляет не только подъем по лестнице, но и попытка встать с дивана или обычное передвижение. Это состояние сопровождается болями, от которых не помогают обычные анальгетики. В подобных случаях остается один вариант лечения артроза коленного сустава — хирургический, с полной заменой суставной архитектуры на протез и последующей длительной реабилитацией. Но и в этом случае большинству больных не удается вернуться к полностью нормальной жизни.
Лечение остеоартроза коленного сустава
В зависимости от стадии болезни и состояния сустава применяется консервативное или хирургическое лечение артроза коленного сустава.
Лечение артроза коленного сустава 1 степени всегда проводится консервативными методами — при успешном стечении обстоятельств и хорошей самодисциплине пациента можно добиться ухода болезни или стойкой ремиссии.
Лечение артроза коленного сустава 2 степени, как правило, строится на применении всех способов консервативного воздействия, однако врач может принять решение о незначительных оперативных вмешательствах в сустав, если болезнь развивается агрессивно или с осложнениями.
Лечение артроза коленного сустава 3 степени почти всегда подразумевает операцию.
Комплексное консервативное лечение артроза коленного сустава подразумевает снятие боли и воспаления, восстановление хрящевой ткани, увеличение объема движений в суставе. Для этого больному назначают ортопедический режим нагрузок и отдыха, лекарственные препараты системного и местного действия (гормональные и негормональные противовоспалительные, анальгетики, хондропротекторы и другие). Получают распространение и инновационные биологические методы — уколы препаратов для лечения артроза коленного сустава непосредственно в суставную сумку. При это используются PRP-инъекции (плазма крови, обогащенная тромбоцитами), а также инъекции стволовых клеток, полученных из собственной жировой ткани пациента. Параллельно подключают вспомогательные и реабилитационные методики — физиотерапию, массаж, мануальную терапию, лечебную гимнастику.
Хирургическое лечение остеоартроза коленного сустава проводится в тех случаях, когда медикаменты оказываются бессильны. При этой патологии врач может назначить следующие вмешательства:
- Артроскопия коленного сустава. Собирательное название для группы малоинвазивных операций, направленных на удаление отколовшегося участка суставной ткани или остеофита, или частичного иссечения суставной оболочки. Она позволяет отсрочить или исключить протезирование, а также устранить дискомфорт на ранних стадиях болезни. Используется преимущественно для лечения артроза колена у пациентов моложе 60 лет.
- Остеотомия. Операция по урезанию части кости и коррекции оси нагрузки на больное колено, которая позволяет замедлить дегенеративные изменения. Обычно проводится при лечении артроза коленного сустава 2 степени.
- Эндопротезирование. Частичная или полная замена коленного сустава на титановый имплант, который служит 15-20 лет. Эта методика является крайней мерой, поскольку несет определенные риски. Рекомендована для пациентов старше 55 лет.
Все эти операции требуют восстановительного периода и имеют ряд противопоказаний, поэтому лучшим вариантом остается профилактика (ЛФК, хондропротекторы) и лечение артроза коленного сустава на ранних стадиях.
Помимо основных лечебных методик используется диетотерапия и другие способы снижения массы тела. Чтобы разгрузить больной сустав, используются бандажи и дргие ортезы (трости для ходьбы, ортопедические стельки и прочее).
Лечение артроза колена назначает врач-ревматолог или ортопед. На первом приеме он пальпирует сустав, делает двигательные тесты, после чего направляет пациента на томографию или рентгенографию.
Лечебная гимнастика при артрозе колена
Лечебная физкультура для конечностей нижнего пояса считается самым эффективным методом снижения болевого синдрома и лечения артроза коленного сустава 1 степени. Первые результаты от лечебной гимнастики наступают спустя 2-4 недели непрерывных занятий. Непрерывность в лечении артроза коленного сустава является одним из главных факторов, которые влияют на эффективность ЛФК. Полноценное занятие проводится 1 раз в день ежедневно, также рекомендовано делать как минимум 3-4 разминки в течение дня.

Лечебная гимнастика при артрозе колена в периоды ремиссий поможет снять болевой синдром.
Главная задача физических упражнений при лечении остеоартроза коленного сустава заключается в укреплении мышц бедра и голени, поддержании эластичности связок и сухожилий, а также борьбе с атрофией мышц, которая характерна для артрозов. Это позволяет перенести нагрузку с сустава на околосуставные структуры — и, тем самым, замедлить механическое истирание хряща, уменьшить воспаление.
Упражнения для лечения артроза колена выполняются для обеих ног! При появлении резкой боли занятие следует прекратить или продолжить в более щадящем темпе.
- Исходное положение — лежа на спине. Одна нога вытянута на полу, другая поднята согнута на 90° (голень параллельна полу). Выполняем движения голенью вверх-вниз, насколько позволяет амплитуда движений в суставе.
- Исходное положение — лежа на спине. Выполняем упражнение “велосипед”.
- Исходное положение — лежа на животе. По очереди болтаем ногами, стараясь привести пятки как можно ближе к ягодицам.
- Исходное положение — лежа на боку, рука согнута под головой или вытянута над головой по одной линии с телом. Другая рука упирается в бок. Делаем махи вверх прямой ногой. Меняем сторону.
- Исходное положение — лежа на спине. Тянем ноги по полу вперед пяткой (от себя), носки смотрят “на себя”.
- Исходное положение — лежа на животе. Делаем упражнение “лодочка”. Если физическая подготовка не позволяет, кладем ладони по обе стороны от груди и по очереди отводим ноги назад, испытывая напряжение в задней поверхности бедра и голени.
- Исходное положение — лежа на спине. Поочередно вращаем стопами, стараясь описать носками максимально полный круг.
- Исходное положение — стоя у стены. Медленно и плавно приседаем, не отрываясь спиной от стены, чтобы распределить нагрузку. Когда ноги согнуты в коленях на 90°, начинаем плавное движение вверх.
- Исходное положение — стоя. Поочередно делаем махи ногами вперед, назад и вбок.
Обратите внимание: лечебная гимнастика после операций на суставе имеет свою специфику и меняется в зависимость от того, сколько дней прошло со времени оперативного вмешательства. Ее назначает врач — хирург или реабилитолог.
Массаж при артрозе колена
Лечебный массаж при артрозе колена проводится на обе ноги. На первых порах стандартно требуется не менее 10-12 сеансов у массажиста-реабилитолога или при помощи оборудования для гидромассажа, однако простой общеукрепляющий массаж можно выполнять и в домашних условиях. Он включает следующие виды движений:
- поверхностные поглаживания и растирания (вверх-вниз, по и против часовой стрелки);
- прощупывание и растягивание кончиками пальцев более глубоких тканей;
- пощипывание и постукивание по коже.

Массаж при артрозе колена должен делаться специалистом, который не навредит больному суставу
Самомассаж можно сочетать с лечением артроза коленного сустава препаратами: не лишним будет нанесение разогревающей мази или бальзама до или во время сеанса. Также перед процедурой можно принять теплую ванну.
Важно: массаж противопоказан больным с симптомами воспаления (остеоартрита или обострения артроза). В этом случае требуется терапия острой фазы.
Диетотерапия при артрозе
Стандартный протокол питания при лечении артрозе коленного сустава требует:
- ограничить продукты и блюда, богатые простыми углеводами (белый хлеб, кондитерские изделия, снеки, конфеты, картофель, сахар);
- исключить процессированные (готовые к употреблению) и богатые солью блюда — фастфуд, полуфабрикаты, колбасные изделия;
- отказаться от алкоголя, декофеинизированного кофе и жирного мяса.
Вместо этого следует включить в меню:
- блюда из пророщенных и цельнозерновых злаков;
- жирную рыбу северных морей и диетическое мясо птицы;
- хрящи (уши, нюшки, ноги и другие богатые коллагеном части сельхозживотных), холодцы и желе;
- богатые витаминами и антиоксидантами овощи и фрукты (в особенности, витаминами А, В12, С, Е);
- орехи и другие источники жирных омега-кислот и ценных минералов.

Диета при артрозе коленного сустава обеспечивает сбалансированное питание, которое способствует восстановлению хрящевой ткани.
Также рекомендовано лечение артроза коленного сустава препаратами — витаминно-минеральными комплексами (2 курса ежегодно).
Физиотерапия для лечения остеоартроза колена
Для эффективного лечения артроза коленей и усиления действия медикаментов используются следующие физиотерапевтические процедуры:
- магнитотерапия;
- лазерная терапия;
- УВЧ;
- ультразвуковая терапия;
- амплипульс;
- электрофорез (в т.ч. лекарственный — с анальгином, новокаином или химотрипсином);
- озокерит и парафиновые аппликации;
- термотерапия (криотерапия, индуктотермия);
- фонофорез (в частности, с гидрокортизоном);
- бальнеологическая терапия (серные, сероводородные ванны).
Иглорефлексотерапия в лечении артроза коленного сустава 2 степени, как правило, не применяется.
Перед посещением процедур необходимо проконсультироваться с лечащим врачом — многие виды физиотерапии противопоказаны при обострении болезни.
Лекарства для лечения артроза коленного сустава
Лечение артроза коленного сустава препаратами проводится симптоматически и с учетом индивидуальной реакции пациента на выбранные лекарства. Медикаментозная терапия — уколы, мази или таблетки для лечения артроза коленного сустава — обычно назначается курсами или по мере необходимости.

Для того, чтобы правильно подобрать лекарства для лечения артроза коленного сустава обратитесь к врачу, который после исследований подберет нужные медикаменты.
В лечении артроза коленного сустава препаратами существует несколько направлений: облегчение жизни пациента, улучшение питания хряща, регенерация хрящевой ткани, поддержание в норме мышечно-связочного аппарата.
Нестероидные противовоспалительные средства
Для снятия обострений НПВП в таблетках или капсулах принимают курсами (около 12 дней) или по необходимости, в зависимости от интенсивности болевого синдрома. Бесконтрольный прием НПВП с нарушением инструкции или рекомендаций врача чреват язвой желудка или кишечника. Следует крайне осторожно принимать их в сочетании с глюкокортикостероидами и препаратами, влияющими на свертываемость крови. Дополнительные факторы риска — возраст старше 65 лет, курение, прием алкоголя во время курса. В этих случаях врачи обычно рекомендуют инъекционное введение препаратов, минуя ЖКТ. Вместе с НПВС желательно принимать гастропротекторы (к примеру, омепразол).
К числу НПВС относятся: Артралол, Диклофенак, Кетонал, Мелоксикам, Целекоксиб, Ибупрофен, Нимесулид, Лорноксикам, Индометацин.
Максимального эффекта удается достичь при сочетании системных НПВП (для внутреннего приема) и наружных — в виде мазей, кремов или гелей. Второй вариант обеспечивает точечное воздействие на пораженный сустав и при этом минимально воздействует на пищеварение.
Для наружного применения выпускают: Фастум, Вольтарен, Репарил, Кетонал, Диклофенак, Никофлекс, Индометациновую мазь.
Кортикостериды (стероидные препараты для лечения артроза коленного сустава)
Гормональные средства (ГК) обычно используются для т.н. стероидной блокады колена в тех случаях, когда НПВС недостаточно, чтобы унять боль и воспаление.
Инъекции глюкокортикоидов считаются крайней мерой в лечении артроза коленного сустава лекарствами. Они обеспечивают облегчение уже спустя 20 минут после введения, но могут повлечь гормональные нарушения и повреждение хрящевой ткани при нарушении правил приема. Из-за побочных эффектов многие ортопеды предпочитают операцию на колене продолжительной терапии ГК.
Гормональные лекарства в лечении артроза коленного сустава представлены следующими препаратами: Гидрокортизон, Дипроспан, Преднизолон, Метилпреднизолон.
Хондропротекторы при лечении артроза коленного сустава
Хондропротективные средства на основе экстрактов из жил и хрящей крупного рогатого скота, морской рыбы и моллюсков способствуют восстановлению синовиального хряща, а потому незаменимы для эффективного лечения артроза коленей. Хондропротекторы содержат большое число гликозаминогликанов — природных полимеров, из которых и строится хрящевая ткань. Поэтому они делают хондроциты (хрящевые клетки) более устойчивыми, способствуют их росту, обогащают синовиальную жидкость.
В отличие от противовоспалительных средств, хондропротекторы практически не имеют противопоказаний. Они обеспечивают накопительный, пролонгированный эффект — первые улучшения наступают через 1-3 месяца приема, а продолжительность курса составляет 3-6 месяцев.
Наиболее перспективны в лечении артроза коленного сустава препаратами: Артракам
Кожно-раздражающие средства
Наружные препараты для лечения артроза колена с местнораздражающим эффектом улучшают кровообращение и питание сустава, а также отвлекают пациента от болевых ощущений. С этой целью применяются мази, гели, кремы и бальзамы на основе натуральных ингредиентов — пчелиного (Апизартрон, Живокост) или змеиного (Випросал, Кобратоксан, Наятокс) яда, экстракта жгучего перца (Капсаициновая мазь, Эспол).
При наличии аллергической реакции (стойкое покраснение и болезненность кожи, сыпь), во время беременности и лактации, а также при наличии других противопоказаний лучше избегать разогревающих мазей для лечения артроза коленного сустава и ограничиться теплыми ваннами, аппликациями и наружными противовоспалительными.
Протезы синовиальной жидкости
Если синовиальной жидкости в суставе слишком мало, нарушается скольжение суставных поверхностей. А главное — начинается голодание хряща, ведь суставная жидкость, которая напитывает его, как губку, в норме поставляет питательные вещества для роста и поддержания хрящевой ткани. Чтобы предотвратить клеточное разрушение и механическое истирание коленного хряща, врач может назначить инъекции высокомолекулярных производных гиалурона. Уколы препарата при лечении артроза коленного сустава (вискосуплементация) делаются непосредственно в суставную сумку, что приводит к быстрому облегчению, которое держится от 3 до 12 месяцев по завершении курса. Однако при введении протезов сохраняется риск некротических изменений или инфекции в суставе.
На отечественном рынке можно приобрести такие протезы синовиальной жидкости, как: Синвиск, Вископлюс, Дьюралан, Суплазин, Ферматрон, Рипарт, Остенил, Синокром и другие.
Спазмолитики, анальгетики, миорелаксанты
В случаях, когда спазмы и мышечное напряжение мешают пациенту уснуть, создают боль при движении, врач назначает спазмолитики и миорелаксанты. К их числу относятся: Cирдалуд, Баклофен, Мидокалм, Толперизон, Но-шпа и другие.
Простые анальгетики в лечении артроза коленного сустава не применяются, поскольку маскируют боль, но не снимают воспаление. Пользоваться ими или доступными НПВС (например, ибупрофеном) без назначения врача можно до 10 дней, после чего требуется обследование.
Форма выпуска препаратов для лечения артроза коленного сустава
Для удобства пациентов лекарства для лечения артроза коленного сустава выпускают в различных формах. Есть ли между ними разница и какую выбрать?
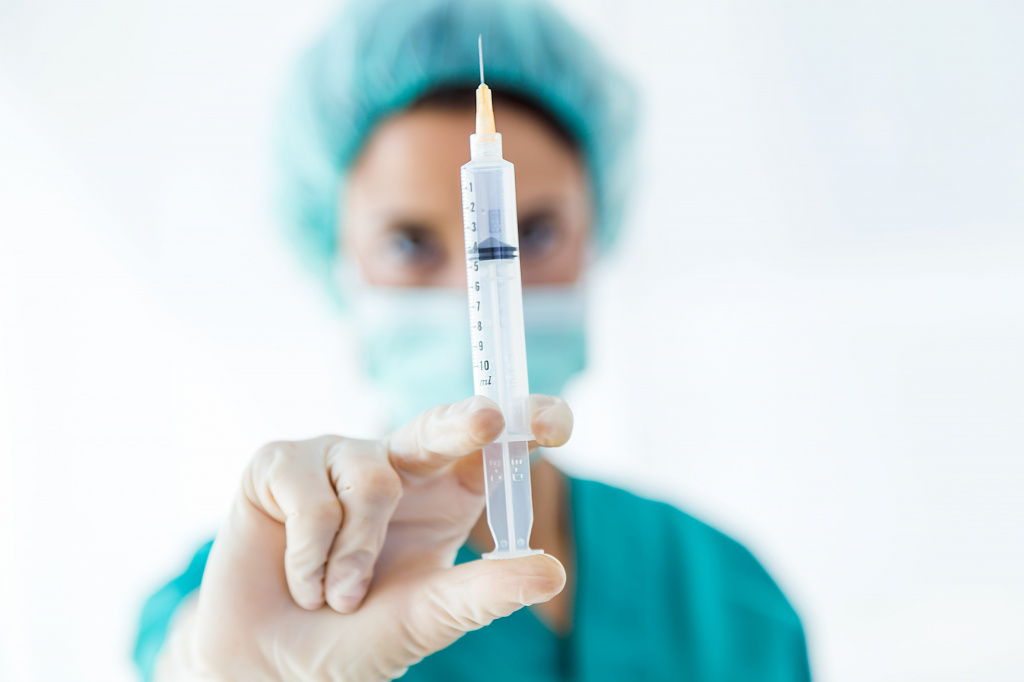
Препараты для лечения артроза колена имеют несколько форм выпуска: саше, уколы, мази, таблетки. Выберете то, что больше всего подходит именно вам.
Капсулы, саше и таблетки для лечения артроза коленного сустава
Нестероидные противовоспалительные средства, кортикостероиды, хондропротекторы и миорелаксанты выпускаются в формах для перорального приема. В этом случае их легко дозировать, прием возможен без участия медицинского работника, легко контролировать, какая часть курса уже пройдена. При приеме внутрь хондропротекторы и НПВС обладают достаточно высокой биодоступностью (особенно — в форме саше). При приеме Артракама (глюкозамин) в околосуставную область, ткани получают свыше 95% полезных веществ из препарата.
Растворы для инъекций
В виде уколов можно принимать уже упомянутые НПВС, ГК, хондропротекторы и миорелаксанты, а также протезы синовиальной жидкости. Этот способ лечения артроза коленного сустава препаратами демонстрирует максимальную биодоступность.
Этот способ лечения артроза колена препаратами безопасен для пищеварения, но желательно, чтобы уколы (внутривенно, внутримышечно в область сустава или внутрисуставно) ставил квалифицированный медперсонал. Внутримышечные уколы в ягодицу или бедро можно делать и самостоятельно.
Средства для наружного применения
Наружно применяются местнораздражающие, противовоспалительные и хондропротективные мази для лечения артроза коленного сустава. Преимущество такого приема препаратов заключается в прямом воздействии на пораженные ткани. Но на пути действующих веществ встает барьер кожи — увы, зачастую лишь 5% активных ингредиентов достигает нужных слоев тканей.
Надеемся, что смогли помочь. Уверенной Вам походки!
Images designed by Freepik
Первые признаки старения, как правило, начинают появляться уже с 25 лет. Постепенно ухудшается цвет лица, беспокоят первые мелкие морщинки, отеки под глазами, кожа становится более сухой, менее эластичной и так далее. Отсчет времени у каждого свой. Однако порой мы сами приближаем почтенный возраст, абсолютно того не замечая. От каких привычек надо срочно отказаться? Рассказывает врач-косметолог Татьяна Саморукова.
Татьяна Саморукова
врач-косметолог 1 квалификационной категории
медицинского центра «БЛОССОМ КЛИНИК»
— Можно сказать, что обладательницам жирной, комбинированной, более плотной кожи повезло. Процесс старения в данном случае проходит медленнее, чем у женщин с сухой и очень сухой чувствительной кожей. А все из-за большего количества эластиновых волокон. И это генетика, подарок предков.
На внешний вид сильно влияют и другие факторы, например:
- образ жизни;
- количество стрессов;
- иммунитет;
- хронические заболевания;
- питание;
- экологическая обстановка;
- условия работы;
- климат (особенно количество солнечных дней).
Кстати, белорусам на погодные условия грех жаловаться. Солнце не слишком агрессивное, резкие перепады температур бывают редко, как и сильные порывистые ветра и так далее. Нежаркие температурные условия наших широт тоже помогают сохранить молодость. Хотя, конечно, минусы можно найти везде.
Человек, правда, в силах помочь своему организму. Но легко себе и навредить. Вот несколько привычек, которые незаметно приближают старение кожи.
1. Тереть глаза и часто прикасаться к лицу
— Лицо лучше вообще не трогать, а уж тереть не стоит тем более. Особенно это касается чувствительной зоны вокруг глаз. Так вы преждевременно растянете кожу и спровоцируете возникновение морщин и отеков.
Привычка подпирать подбородок или придерживать голову рукой, опираясь на любую из областей, приводит к естественному образованию «заломов» — тех же самых морщин, только более глубоких.
Не забывайте: мы живем в мегаполисе, а руки, уж простите, — самая грязная часть нашего тела. Зачем же переносить бактерии и грязь на лицо? Это тем более опасно, если есть микроповреждения кожи — прекрасная возможность для проникновения инфекции внутрь организма.
Кстати
— Вопреки расхожему мифу демодекоз (поражение кожи микроскопическим клещом) не заразен. Присутствие подкожного клеща — это нормальное явление, и до поры до времени он не представляет опасности, поскольку питается отработанными клетками. Проблемы начинаются при ухудшении иммунитета. Как только он снижается, вероятность увеличения количества подкожных клещей возрастает.
2. Спать лицом в подушку
— Идеальная поза для сна с точки зрения сохранения молодости кожи — на спине. Не зря гейши делали это именно так. Сон на боку или на животе ухудшает циркуляцию крови в «отлеженных» зонах и формирует морщины.
Конечно, контролировать тело в бессознательном состоянии невозможно. Но постарайтесь приучить себя хотя бы засыпать в правильном положении.
— Что не менее важно, так это режим и продолжительность ночного отдыха. Идеально, если у вас получается спать хотя бы 6 часов в сутки. Во время сна в организме происходит множество глубоких восстановительных процессов. Без должного отдыха сердечно-сосудистая, пищеварительная, дыхательная и нервная системы просто не смогут нормально работать. В организме все взаимосвязано. Если он будет уставшим, а в его работе начнутся сбои, все это моментально отразится на внешнем виде.
Ночью все благоприятные для кожи процессы замедляются, но становятся более глубокими. Именно поэтому косметологи так часто рекомендуют использовать питательные кремы ночью. Ведь кожа возьмет больше полезных компонентов, и они лучше усвоятся.
Сегодня нередко можно услышать, что морщин будет меньше, если спать на шелковых простынях. Не думаю, что это действительно работает. Скорее, обычный маркетинговый ход. А вот что действительно важно, так это своевременно менять постельное белье. По мере удлинения срока использования наволочек, пододеяльников и простынь они загрязняются отмершими клетками кожи, пылью и так далее. Все это особенно опасно для обладательниц чувствительной кожи, склонной к аллергии или акне.
Советую освежать свое спальное место раз в 5 дней (а если есть возможность, то даже и чаще) и при этом не забывайте хорошенько проутюживать все складочки постельного белья для дополнительной дезинфекции.
3. Ходить с маской на лице
— Это правило касается плотных, скажем так, «тяжелых» масок, которые быстро застывают (например, альгинатные, гипсовые или с содержанием глины), а также тканевые. Дело в том, что подобные составы и материалы нередко механически тянут кожу вниз, а это в свою очередь приводит к обвисанию кожи и к морщинам.
А вот на кремовые и гелевые маски это правило не распространяется. Конечно, будет лучше, если вы расслабите все мышцы лица и немного отдохнете во время процедуры, но в данном случае это не так принципиально.
4. Злоупотреблять сладким и фастфудом
— Вы слышали что-нибудь о процессе гликации? Так называется прорастание молекул сахара в каждой клетке человеческого организма. Как следствие — ухудшение качества кожи и ее цвета.
Чрезмерное количество углеводов нарушает обменные процессы. Вредная пища провоцирует аллергию и высыпания. Это доказанный факт. Придется научиться держать себя в руках.
Однако и чрезмерная изматывающая диета не добавляет женщине красоты. Особенно если при этом она пьет недостаточно воды. В таких случаях кожа становится более тонкой, обезвоженной, ухудшается тургор и эластичность, снижается насыщенность кислородом. Все процессы замедляются, поэтому, естественно, кожа быстрее стареет.
Но это не значит, что нельзя себя баловать. Положительные эмоции тоже обладают омолаживающим эффектом! Просто все должно быть в меру. Любите сладенькое — съешьте один кусочек шоколадки, а не плитку. Главное — выработать привычку.
5. Слишком много времени уделять гаджетам
— Мало того, что различные мониторы дают излучение, вряд ли полезное для человека, так они еще и заставляют нас принимать неудобное положение тела.
Постоянный наклон головы, напряжение в шейно-воротниковой зоне, монотонные движения, неудобное положение рук — все это самым ужасным образом сказывается на тонусе кожи. Из-за затруднения кровоснабжения она не получает достаточного количества кислорода и необходимых питательных веществ, женщина «зарабатывает» себе второй подбородок, лишние морщины, а заодно головокружение, головную боль и проблемы со спиной!
6. Накладывать тонну макияжа
— Когда ко мне приходят с какими-то кожными проблемами, особенно с акне, первое правило, которая я устанавливаю для пациентов: кожа обязательно должна отдыхать! Сегодня женщины впадают в настоящую зависимость от косметики. Даже подростки не выходят ну улицу без боевой раскраски! А между тем:
- Нельзя ежедневно наносить тональную основу на кожу лица, особенно на целых 12 часов!
- Нельзя наносить макияж, предварительно не очистив и не защитив кожу.
- Нельзя ложиться спать, не удалив макияж и не очистив лицо.
Если не соблюдать эти три «нельзя», кожа загрязняется, перестает дышать. Тональные основы и дополнительная косметика — это замечательная среда для размножения бактерий. Люди сами создают для них тепличные условия, а потом удивляются появлению угрей, покраснений и других неприятностей.
Многие девушки приходят в ужас, когда я говорю им, что на период лечения первое время им придется вообще отказаться от мейкапа. Это настоящее психологическое преодоление. Но зато когда появляется результат и постепенно дела улучшаются, пациентки открывают, что кожа выглядит еще свежее и красивее, когда на ней нет ни тона, ни пудры.
Если ну никак не получается забыть о косметике, хотя бы дома смывайте с себя лишнее и подарите лицу заслуженный «отпуск» на выходные! Кожа будет вам крайне благодарна.
7. Слишком долго быть на солнце
— О том, что много загорать вредно, знают уже все. Ультрафиолет активно способствует старению. И все же поскольку мы в солнышке ощущаем дефицит, с первыми же лучами все бегут греться, при этом забывая про защиту.
Я бы рекомендовала использовать крем с SPF-фильтрами даже зимой, особенно это правило касается девушек старше 25 лет. Сейчас очень многие фирмы предлагают уходовые серии, которые предполагают подобную защиту.
— Если в отпуск вы отправляетесь в жаркую солнечную страну, подбирайте средства с SPF 30-50. При повседневном уходе в нашем климате это могут быть кремы с SPF 15-25. Лучше всего, если вы обратитесь к косметологу, который правильно определит ваш тип кожи и подскажет, что выбрать именно вам.
Если не принимать во внимание этот совет, возможно не только появление лишних морщин, но и гиперпигментация. Думаю, что пигментные пятна мало кому кажутся красивыми.
8. Выбирать уходовые средства наугад
— Лишь в очень редких случаях девушкам удается самостоятельно правильно определить свой тип кожи. А ведь от этого зависит, какие именно средства для очищения, тонизирования и увлажнения вам нужны. Выскочил прыщик: «Наверное, у меня жирная кожа», — думает девушка и идет за очень агрессивными средствами для проблемной кожи, которые я в принципе мало кому рекомендовала бы применять. Как результат — сильное пересушивание, нарушение работы сальных желез, гиперсекреция, разрушение защитного барьера, снижение иммунитета и — парадокс! — кожа становится более жирной!
Еще одна частая ошибка — использовать увлажняющий крем в холодную ветреную погоду, от чего вода, содержащаяся в средстве, кристаллизуется и повреждает кожу.
9. Перебарщивать со скрабированием
— Девушки грешат этим постоянно. После глубокого очищения дополнительно мучают кожу агрессивными скрабами, причем чуть ли не каждый день!
Не используйте скраб чаще, чем раз в неделю. Кстати, желательно, чтобы он был мягким. Сегодня большинство специалистов отказываются от средств с косточками, крупными зернышками и переходят на силиконовые, кремовые текстуры, которые очень деликатно удаляют ороговевшие клетки.
Обязательно проконсультируйтесь по этому поводу с косметологом, если у вас:
- проблемная кожа;
- очень сухая кожа;
- кожа, склонная к аллергическим реакциям;
- купероз.
10. Редко заменять полотенца
— Для лица нужно отвести отдельное полотенце. Важно менять его как можно чаще, хотя бы раз в 2-3 дня. А лучше вообще использовать одноразовые бумажные полотенца, дабы исключить риск переноса нежелательных бактерий на лицо.
Важно также не тереть кожу. Несколько раз аккуратно прислоните полотенце к лицу. Лишняя вода быстро высохнет сама. Трение провоцирует нежелательные морщинки и повреждения (особенно это касается чувствительной кожи).
Откажитесь от перечисленных привычек и обязательно увидите заметные улучшения!
Читайте также:
Увлажняющий, питательный, восстанавливающий… Разбираемся, в чем различия кремов для лица
Как делать это правильно? Простые советы по демакияжу от косметолога
«Жиденькие», плохо растут, часто выпадают! Расспрашиваем специалиста о способах решения проблем с волосами
Как принимать витамин Д, железо и Омегу-3 так, чтобы они были полезны, а не навредили? Почему стоит внимательно изучать состав так называемых спортивных БАДов? Что ещё, кроме гиалуроновой кислоты и коллагена, важно для молодости кожи? Врач высшей категории, эндокринолог Либеранская Наталья Сергеевна делится полезными рекомендациями, которые помогут справиться с сезонным авитаминозом и сохранить здоровье.
Ошибка №1. Не следить за уровнем витамина Д
Витамин Д положительно влияет на инсулинорезистентность и обмен веществ, способность противостоять ОРВИ и окислительному стрессу, снижает риск развития онкологии и отклонений в развитии плода во время беременности. Более того, этот витамин помогает избавиться от хандры и снижает болевые ощущения во время родов.
Среди людей в регионах с низким уровнем инсоляции (к ним относится Санкт-Петербург) дефицит витамина Д очень распространен. Однако принимать его для профилактики не стоит, поскольку это всё-таки стероидный гормон. Узнать его уровень в организме можно только после специального лабораторного анализа крови на Д-гормон, и только после этого при необходимости корректировать дефицит.
Ошибка №2. Не знать, какой именно витамин Д принимать
Холекальциферол — неактивная форма витамина Д, именно она нужна для коррекции его дефицита, чтобы все системы организма работали исправно, и вы чувствовали себя хорошо. Препарат холекальциферола безопасен, вероятность его передозировки мала. Но есть и другая, активная форма витамина Д — кальцитриол. Его можно принимать только под контролем врача и строго по медицинским показаниям.
Ошибка №3. Принимать кальций без нормализации витамина Д и магния
Кальций — важный минерал, он поддерживает хорошее состояние костей и зубов, отвечает за свёртываемость крови и рост, поддерживает тонус мышц и нервную систему. Достаточное поступление кальция необходимо для профилактики и лечения остеопороза, а также артериальной гипертензии – повышенного давления.
Но кальций не усвоится, если в организме не хватает витамина Д и магния. Таким образом, принимать кальций будет просто бессмысленно.
Ошибка №4. Принимать витамин Д – не всегда означает нормализовать его уровень
Витамин Д имеет свойство плохо усваиваться в следующих ситуациях:
- при проблемах с желчным пузырём (точнее, с желчным оттоком): витамин Д является жирорастворимым, а желчь необходима для всасывания жиров;
-
при воспалительных заболеваниях кишечника и нарушениях микрофлоры; -
при избыточном весе: Д-гормон депонируется жировой тканью, поэтому пациентам с ожирением нужно принимать витамин Д в бо́льших дозах; -
при генетических отклонениях, когда отсутствуют рецепторы, восприимчивые к витамину Д.
Ошибка №5. Не принимать Омега-3
Для чего нужно принимать Омега-3 полиненасыщенную кислоту? Она поддерживает остроту зрения, красоту кожи, защищает сосуды от повреждений. Наш головной мозг на 30% состоит именно из Омега-3 жирных кислот.
Но дело в том, что это вещество не синтезируется в организме самостоятельно. К сожалению, даже приверженцы средиземноморской диеты не всегда получают достаточное количество Омега-3. Жирная кислота содержится в жирной рыбе, льняном, облепиховом и горчичном маслах.
Взрослым ежедневно следует принимать 2 г Омега-3 — и даже больше.
Точную дозировку подберёт врач после анализа, который называется Омега-3 индекс.
Кроме того, у Омега-3 в капсулах есть преимущества перед той же красной рыбой: хорошая очистка жирных кислот от вредных примесей, которые мы можем получать вместе с рыбой, пойманной в водоёме.
Ошибка №6. Не различать Омега-3 и Омега-6
Омега-3 и Омега-6 – это полезные и важные для организма ненасыщенные жирные кислоты. Однако принимать Омега-6 дополнительно нет необходимости: этот компонент мы в достаточном количестве получаем из пищи: растительных масел, мяса птицы, овсянки и других продуктов. Избыток Омега-6 может сыграть на руку воспалительным процессам в организме.

Ошибка №7. Игнорировать железо (ферритин)
Дефицит железа приводит к анемии, быстрой утомляемости, мышечной слабости, сухости кожи, выпадению волос. Женщины находятся в группе риска по потере железа из-за менструации, не получают нужное количество этого микроэлемента и вегетарианцы.
Ошибка №7. Принимать железо вслепую
В плане усвоения железо — особенно капризный микроэлемент. Принимать его следует с осторожностью. Дело даже не в том, что препарат в каплях окрашивает зубную эмаль. Избыток железа откладывается во внутренних органах (печень, поджелудочная, щитовидная железа), приводя к серьёзным нарушениям: гемохроматозу, циррозу, гепатиту, меланодермии (пыльно-бронзовый цвет кожи).
Железо плохо усваивается с молочными продуктами и кофе.
Напротив, витамин С, В12, фолиевая кислота способствуют благоприятному усвоению железа.
Ошибка №9. Доверять спортивным БАДам
Некоторые спортсмены и увлекающиеся фитнесом принимают протеины для ускорения роста мышц и так называемой сушки. Одним из самых популярных препаратов — казеин, который изготавливается из обыкновенного коровьего молока. Казеин дешёвый в производстве, однако подходит он далеко не всем.
Чем же он вреден? Попадая в организм, он превращается в казоморфин, который вызывает привыкание, может провоцировать воспаления слизистой кишечника, аутоиммунные заболевания, отёчность и заторможенность.
Протеин казеин не следует принимать тем, у кого есть проблемы с ЖКТ, а также индивидуальная непереносимость лактозы и казеина.
Ошибка №10. Для кожи нужны только коллаген и гиалуроновая кислота
После 35-40 лет кожа начинает стареть: наблюдается недостаток пептидов коллагена и гиалуроновой кислоты. В этом случае на помощь приходит инъекционная косметология и капсулы — в качестве вспомогательного метода борьбы с признаками возрастных изменений.
Однако для кожи полезны и другие компоненты:
- половые гормоны;
-
витамин С; -
сера; -
кремний; -
железо; -
цинк.
Консультация эндокринолога — вектор вашего внутреннего баланса!
Что нельзя делать при выпадении волос? Советы трихолога
-
View Larger Image
Что нельзя делать при выпадении волос? Советы трихолога
Проблемы с волосами и их выпадением случаются у многих людей. Только на приеме у специалиста можно разобраться в том, почему волосы стали редеть, сечься и выпадать. Советы трихолога помогут определить правильную тактику лечения и ухода за волосами.
Кто такой врач-трихолог? Почему советы трихолога ценны?
Трихолог — врач-дерматолог, который занимается исключительно лечением кожи головы и волос. Основная причина, по которой люди обращаются к этому специалисту — выпадение волос. Также трихолог занимается решением других проблем: назначает лечение при лишае, перхоти, псориазе, микозе, себорее, педикулезе, гиперкератозе и др.
Трихолог — это такой же врач, как и другой медицинский специалист. У него должно быть:
- высшее медицинское образование;
- документы о том, что он прошел обучение по направлению «Косметология» и/или «Трихология»;
- квалификационная категория в зависимости от стажа работы.

Чтобы быть уверенным в том, что советы врача трихолога от выпадения волос действительно помогут, следует обращаться действительно к специалисту, который работает в аккредитованном медицинском центре, а не работает в частном кабинете или, что еще хуже, на дому.
Чего ожидать от врача трихолога? При обращении к нему с какой-то жалобой касательно волос он должен обязательно собрать анамнез, при необходимости отправить на анализы и обследования, поставить диагноз, а после всего выбрать метод лечения и назначить терапию.
Лучшие советы трихолога в лечении проблемы выпадения волос
Многие люди начинают самостоятельно лечить ослабленные волосы, не задумываясь о том, что те или иные средства могут не просто не помочь, но и навредить. Чтобы этого не произошло и вы не потратили свое драгоценное время на восстановление волос, стоит придерживаться советов трихолога от выпадения волос. Сейчас выясним, что вы можете делать не так.
Какие средства могут быть вредны при выпадении волос?
Некоторые медицинские препараты могут способствовать потере волос. Так, к таким лекарствам относятся:
- антидепрессанты;
- препараты бета-блокаторы;
- противоопухолевые лекарства;
- препараты от кожных заболеваний;
- нестероидные лекарственные средства (в том числе таблетки на основе ибупрофена).
Если вы принимаете вышеперечисленные препараты или любые другие, после применения которых заметили, что волосы начали редеть, стоит обговорить с трихологом вопрос о корректировке лечебной терапии.

Какие процедуры нельзя делать при выпадении волос?
Прочтите лучшие советы от трихолога, где перечислены процедуры, которые противопоказаны при сильном выпадении волос:
- Химическая завивка — воздействие химического состава на структуру волоса повреждает луковицы, препятствует восстановлению роста волос.
- Салонные «уходовые» процедуры для волос по типу ботокса, кератинового выпрямления, выпрямления утюжком, полировки волос, карвинга и др. Любые процедуры, связанные с нагревом волоса нельзя проводить при алопеции, поскольку волосяные луковицы сильно повреждаются.
- Наращивание — поскольку процедура предполагает добавление в шевелюру искусственных волос, которые могут утяжелять волосы, нарушать местное кровообращение, то эту процедуру делать не стоит.
- Постоянные укладки — тугие косы, конские хвосты, обилие стайлинга — все это процедуры механически повреждают волосы.
Какие ошибки в уходе не нужно допускать при выпадении волос?
Советуем узнать самые частые ошибки людей в уходе за поврежденными и слабыми волосами:
- неправильное расчесывание — нельзя расчесывать мокрые волосы, да еще и делать это сверху. Расчесывать следует сухие волосы, начиная работать расческой снизу;
- использование плоек на мокрых волосах — если хотите уложить волосы утюжком, то обязательно дождитесь, когда они полностью высохнут, иначе вы их попросту спалите;
- ежедневное использование стайлинговых средств — многие женщины не смывают лак, мусс, сухой шампунь и другие средства перед сном. А ведь один из главных советов трихолога по восстановлению волос — перед сном очистите кожу головы и волос, помыв голову, а лучше не переусердствуйте со стайлингом;
- лечение выпадения народными средствами — многие используют настойки, репейные масла, мол, такие способы решают проблему алопеции. Однако эти методы не избавляют от причины потери волос. Поэтому следующий совет трихолога при алопеции — не заниматься самолечением, а при первых тревожных звоночках обращаться к специалисту.

Может ли Миноксидил навредить?
Да, этот препарат может нанести вред в том случае, если пациент самостоятельно решил вылечить волосы, не обращаясь к советам трихолога при сильном выпадении волос. Это лекарство нужно применять грамотно, только по назначению доктора. Трихолог назначает конкретному пациенту схему лечения, а также поэтапную схему отмены применения во избегании появления побочных эффектов.
Итоги
В обязательном порядке нужно обратиться к трихологу, если:
- волосы начали интенсивно выпадать в конкретной зоне — на висках, макушке, затылке;
- волосы стали тусклыми, безжизненными;
- кожа головы стала чесаться, появилось много перхоти.
Если пациент не может придерживаться советов трихолога против выпадения волос (правильно питаться, исключить нагрузки, избегать стрессов и т. д.), состояние волос продолжает ухудшаться, стоит подумать о пересадке волос — радикальном способе решения проблемы алопеции.
Поделиться ссылкой, выберите способ!
Похожие записи
Оставить комментарий
Page load link