Review
. 2022 Feb;117(2):246-251.
doi: 10.1016/j.fertnstert.2021.12.012.
Epub 2022 Jan 2.
Affiliations
-
PMID:
34986984
-
DOI:
10.1016/j.fertnstert.2021.12.012
Free article
Review
The sixth edition of the WHO Laboratory Manual for the Examination and Processing of Human Semen: ensuring quality and standardization in basic examination of human ejaculates
Lars Björndahl et al.
Fertil Steril.
2022 Feb.
Free article
Abstract
A basic semen investigation has established principles that are necessary for ascertaining reliable and internationally comparable results. Although these principles have been present in the WHO manual since its inception, the baseline issue across most published studies and practice in reproductive medicine (in which the male is considered) is repetitive failure to adhere to these principles, thereby leading to relevant comparable data and accuracy. To address this failure, the sixth edition of the WHO manual includes revised basic methods, and a complementary formal standard of the International Standards Organization (ISO23162:2021) for basic semen examination has been published. Perhaps the most significant change in the sixth edition is the reintroduction of the four-category distinction of sperm motility, which causes additional work for laboratories in changing reporting parameters but is clinically important. Another essential change is the widened focus from mainly a prognostic tool for medically assisted reproduction to additionally raising awareness of semen examination as a measure of male reproductive functions and general male health.
Keywords:
Sperm concentration; manual semen examination; sperm morphology; sperm motility; sperm vitality.
Copyright © 2021 The Authors. Published by Elsevier Inc. All rights reserved.
Similar articles
-
Extended semen examinations in the sixth edition of the WHO Laboratory Manual for the Examination and Processing of Human Semen: contributing to the understanding of the function of the male reproductive system.
Baldi E, Gallagher MT, Krasnyak S, Kirkman-Brown J; Editorial Board Members of the WHO Laboratory Manual for the Examination and Processing of Human Semen.
Baldi E, et al.
Fertil Steril. 2022 Feb;117(2):252-257. doi: 10.1016/j.fertnstert.2021.11.034. Epub 2022 Jan 3.
Fertil Steril. 2022.PMID: 34986981
Review.
-
Evolution of the WHO «Semen» processing manual from the first (1980) to the sixth edition (2021).
Wang C, Mbizvo M, Festin MP, Björndahl L, Toskin I; other Editorial Board Members of the WHO Laboratory Manual for the Examination and Processing of Human Semen.
Wang C, et al.
Fertil Steril. 2022 Feb;117(2):237-245. doi: 10.1016/j.fertnstert.2021.11.037. Epub 2022 Jan 5.
Fertil Steril. 2022.PMID: 34996596
Free PMC article.Review.
-
Do studies published in two leading reproduction journals between 2011 and 2020 demonstrate that they followed WHO5 recommendations for basic semen analysis?
Vasconcelos AL, Campbell MJ, Barratt CLR, Gellatly SA.
Vasconcelos AL, et al.
Hum Reprod. 2022 Sep 30;37(10):2255-2263. doi: 10.1093/humrep/deac173.
Hum Reprod. 2022.PMID: 35947767
Free PMC article.
Cited by
-
Machine learning-based clustering to identify the combined effect of the DNA fragmentation index and conventional semen parameters on in vitro fertilization outcomes.
Peng T, Liao C, Ye X, Chen Z, Li X, Lan Y, Fu X, An G.
Peng T, et al.
Reprod Biol Endocrinol. 2023 Mar 15;21(1):26. doi: 10.1186/s12958-023-01080-y.
Reprod Biol Endocrinol. 2023.PMID: 36922829
Free PMC article. -
Application value of Early-Follicular Phase Long-Acting Gonadotropin-Releasing Hormone Agonist Long Protocol in patients with resistant ovary syndrome.
Zhang F, Zhang H, Du H, Li X, Jin H, Li G.
Zhang F, et al.
BMC Pregnancy Childbirth. 2023 Mar 15;23(1):178. doi: 10.1186/s12884-023-05477-w.
BMC Pregnancy Childbirth. 2023.PMID: 36922772
Free PMC article. -
Predicting the unexpected total fertilization failure in conventional in vitro fertilization cycles: What is the role of semen quality?
Jiang X, Cai J, Liu L, Liu Z, Chen J, Yang C, Chen K, Yang X, Geng J, Ma C, Lian S, Xu L, Ren J.
Jiang X, et al.
Front Cell Dev Biol. 2023 Feb 23;11:1133512. doi: 10.3389/fcell.2023.1133512. eCollection 2023.
Front Cell Dev Biol. 2023.PMID: 36910155
Free PMC article. -
New horizons in human sperm selection for assisted reproduction.
Nixon B, Schjenken JE, Burke ND, Skerrett-Byrne DA, Hart HM, De Iuliis GN, Martin JH, Lord T, Bromfield EG.
Nixon B, et al.
Front Endocrinol (Lausanne). 2023 Feb 22;14:1145533. doi: 10.3389/fendo.2023.1145533. eCollection 2023.
Front Endocrinol (Lausanne). 2023.PMID: 36909306
Free PMC article.Review.
-
Novel HYDIN variants associated with male infertility in two Chinese families.
Yu H, Shi X, Shao Z, Geng H, Guo S, Li K, Gu M, Xu C, Gao Y, Tan Q, Duan Z, Wu H, Hua R, Guo R, Wei Z, Zhou P, Cao Y, He X, Li L, Zhang X, Lv M.
Yu H, et al.
Front Endocrinol (Lausanne). 2023 Jan 18;14:1118841. doi: 10.3389/fendo.2023.1118841. eCollection 2023.
Front Endocrinol (Lausanne). 2023.PMID: 36742411
Free PMC article.
Publication types
MeSH terms
LinkOut — more resources
-
Full Text Sources
- ClinicalKey
- Elsevier Science
-
Medical
- MedlinePlus Health Information
Сегодня мы поговорим о наиболее обсуждаемом событии последнего времени в области репродуктивной медицины, которым является выход нового руководства ВОЗ по исследованию и обработке эякулята человека.
Это уже 6-е издание руководства, содержащее ряд дополнений и исправлений.
В нашей лаборатории ЦИР выполняется большое число спермограмм, и мы отслеживаем все значимые публикации. Эксперты отдела сперматологии в ЦИР работают в тесной связке с андрологами, обсуждая все научные и практические вопросы. По итогам совместной деятельности мы решили подготовить этот материал.
Спермограмма и по сей день остается основным методом диагностики мужского бесплодия. Тем не менее, необходимо отметить, что этот метод имеет множество недостатков. Одним из которых является вариативность исследования между различными лабораториями. В задачу экспертов ВОЗ как раз и входило решение этой проблемы, то есть стандартизация исследования эякулята, чтобы все лаборатории по всему миру выполняли эти исследования одинаково. Это не только должно улучшить работу лабораторий, но и облегчить интерпретацию результатов исследований, а также позволит собирать и сравнивать большой статистический материал.
Так вот, ВОЗ, начиная со своего первого издания руководства, выпущенного еще в 1980 году, пыталась решить эту и многие другие проблемы. И надо отметить, что с каждым новым руководством ВОЗ приближалось к решению этих проблем, хотя многие противоречия по-прежнему остаются неразрешенными.
Нужны ли референсные значения? Как отличить фертильных и бесплодных мужчин?
Среди основных нововведений необходимо отметить предложение отказаться от референсных значений, так как вполне справедливо то, что референсные значения, основанные на данных популяции фертильных мужчин, не могут достоверно дифференцировать фертильных и бесплодных.
Это действительно, давно обсуждаемый вопрос, который и по сей день не удалось решить. Шкалы оценки мужской фертильности должны, безусловно, учитывать и данные популяции бесплодных пациентов, а не только фертильных мужчин.
В любом случае, авторы нового руководства отмечают, что не существует каких-либо шкал (и вероятно, не будет существовать), которые потенциально могли бы гарантированно дифференцировать фертильных и бесплодных мужчин. По этой причине авторы отмечают, что для клинической практики предпочтительно пользоваться лимитами принятия решений, которые представляют собой диапазоны значений, говорящие об однозначном патологическом состоянии и наличии мужского фактора бесплодия; так называемой серой зоне, где вероятно имеет место снижения фертильности; и зоне нормальных значений. И как раз попадание значений показателей спермограммы конкретного пациента в одну из этих зон должно ориентировать клиницистов в правильную сторону в отношении дальнейшей тактики диагностики и лечения. Ничего шокирующе нового в этом нет, разумеется. Подобные мысли витали в умах ряда экспертов еще с начала двухтысячных годов. Вопросом является разработка этих лимитов и их внедрение в практику — здесь, безусловно, пока есть сложности.
Хорошая стандартизация и тесное сотрудничество клиницистов и сперматологов ЦИР значительно улучшает этот процесс, так как идёт постоянный обмен информацией о супружеской паре, результатов иных анализов, проводимом лечении.
Нормы спермограммы в разных странах
Значительной критике прошлое издание ВОЗ подвергалось за недостаточную представленность данных населения регионов развивающихся стран. И по этой причине в новом издании были учтены данные из двух регионов Азии, одного региона Африки, добавлены также данные исследований из Италии и Греции.
Несмотря на предложение отказаться от референсных значений, экспертами ВОЗ всё же был произведен перерасчет 5 процентиля на основе этих новых данных. Однако теперь ВОЗ критикуется за то, что не было включено ни одного исследования с континента Южной Америки, а также большая часть исследований населения регионов Азии представлена именно жителями Китая. И по этой причине данные, представленные в этих исследованиях, могут неточно отражать характеристики населения других регионов Азии.
4 класса подвижности
Еще одним нововведением, вернее сказать, возвращением позиции 4-го издания по вопросу оценки подвижности — стало возвращение категории быстро и медленно прогрессивно подвижных сперматозоидов.
Итак, редакторы пятого издания подвергались критике за решение убрать эти показатели, так как преобладание той или иной формы подвижности позволяет лучше характеризовать фертильность.
Хочу отменить, что мы в нашей лаборатории ЦИР и не отказывались от отдельного распределения этих категорий подвижности, и продолжали всё это время разделять быстро и медленно прогрессивно подвижные сперматозоиды, так как считали это правильным, и очень довольны тем, что эта практика была вновь утверждена на уровне ВОЗ.
Оценка уровня фрагментации ДНК сперматозоидов
Нововведением также стало включение тестов оценки целостности генетического материала сперматозоидов в перечень расширенных методов исследования. Безусловно, оценка уровня фрагментации ДНК сперматозоидов позволяет выявить те проблемы, которые не были видны при выполнении стандартной спермограммы, а также позволяет понять причину неразвивающейся беременности и дать рекомендации паре при выборе методики вспомогательных репродуктивных технологий.
По этой причине эти нововведения мы горячо приветствуем. Таким образом, новое издание руководства ВОЗ учло недостатки предыдущих изданий и действительно будет способствовать более эффективной диагностике бесплодия.
Нормы спермограммы в ЦИР
Как уже было сказано, многие из этих изменений, которые сейчас были внесены в практику новым руководством ВОЗ, у нас уже имелись. В то же время, что касается нововведений и пересчета 5 процентиля с учетом новых данных, сотрудниками нашей лаборатории уже были внесены изменения в референсные значения показателей спермограммы. Таким образом, референсные значения в нашей спермограмме были изменены в соответствии с пересчетом 5 процентиля на основе новых данных.
Поэтому в случае, если у Вас возникли какие-либо репродуктивные проблемы, и есть необходимость выполнить спермограмму, Вы можете сдать анализ в нашей клинике. Наша лаборатория работает по последним международным стандартам. По результатам — записаться к андрологу. А если проблема касается проблемы в паре — женщина проходит обследование у репродуктолога/гемостазолога ЦИР.
Есть вопросы или хотите поделиться своими соображениями на тему статьи? Пожалуйста, пишите комментарии.
Расшифровка спермограммы: нормы, отклонения, показатели
Как интерпретировать результаты анализа спермы
Спермограмма: нормы ВОЗ
Спермограмма как и Клинический анализ крови — это настоящий конструктор. Бесполезно оценивать один параметр в изоляции от остальных. Только комплексная оценка может прояснить ситуацию с репродуктивным здоровьем мужчины.
Подробный разбор показателей спермограммы
- Время разжижения
- Внешний вид и цвет
- Объем
- Запах
- Концентрация (количество сперматозоидов)
- Живые
- Подвижность
- Морфология
- Уровень PH
- Агрегация
- Агглютинация
- Клеточные элементы
- Лейкоциты
- Эритроциты
Почему надо сдавать 2 и более спермограмм?
Консультация андролога по коррекции сперматогенеза
Цена 4000 руб
Спермограмма по нормам ВОЗ 2010 (Крюгер)
Цена 2750 руб
Адрес: г.Москва ул.Беговая д.7
м.Беговая
Комментарии к каждому показателю ниже дал куратор лаборатории, андролог, генитальный хирург Меньщиков Константин Анатольевич. Мы внимательно следим за последними изменениями и рекомендациями ВОЗ по оценке эякулята.
Время разжижения
Краткая характеристика: разжижение эякулята способствует дальнейшему продвижению сперматозоидов. Первоначальная вязкая консистенция позволяет спермиям лучше адаптироваться в среде влагалища.
Норма: разжижение происходит в течение 30 – 60 минут после забора анализа (при температуре от 20 до 37 градусов).
Комментарий к результату: медленное разжижение семенной жидкости может быть следствием воспалительных процессов в организме, обезвоживания и даже проблемы с простатой. Подробнее о разжижении спермы мы писали в блоге.
Внешний вид и цвет эякулята
Краткая характеристика: критерий используется для предварительной оценки образца, сравнения с нормами.
Норма: полупрозрачная жидкость сероватого цвета.
Комментарий к результату: при низком содержании сперматозоидов жидкость становится мутной. Красно – коричневый цвет указывает на содержание эритроцитов в образце (гемоспермия), травмах и опухолях. Желтый цвет появляется при желтухе или приеме некоторых групп витаминов. Зеленоватый оттенок появляется при попадании в образец частичек гноя (пиоспермия). Это может быть признаком урологических воспалительных процессов хронической формы.
Подробнее о гемоспермии
Объем эякулята
Краткая характеристика: этот параметр отображает активность работы желез дополнительной секреции.
Норма: для проведения анализа необходимо не менее 1,5 мл, нормальным считается показатель в 2 мл.
Комментарий к результату: недостаточный объем эякулята может быть следствием закупорки семенных протоков или врожденной патологии проходимости (если не было нарушений в заборе образца). Большой объем спермы наблюдается при активной экссудации (выделение жидкости из тканей) при воспалении органов дополнительной секреции.
Подробнее о Олигоспермии
Запах
Краткая характеристика: интенсивность зависит от наличия спермина, запах может меняться при употреблении алкоголя, курения и продуктов со специфическим ароматом (лук, чеснок).
Норма: специфический, схожий с запахом цветов каштана.
Комментарий к результату: изменения запаха могут быть следствием заболеваний мочеполовой системы, урогенитальных инфекций. Отсутствие запаха — признак недостаточной выработки секрета предстательной железы.
Концентрация и общее количество сперматозоидов
Краткая характеристика: концентрация определяется числом спермиев на единицу объема. Общее количество рассчитывается, исходя из объема исследуемого образца.
Норма: концентрация от 15 млн./1 мл, общее число — 39 млн.
Комментарий к результату: низкое число жизнеспособных спермиев может говорить о развитии таких патологий как криптозооспермия (друг. название олигозооспермия)(критически низкое содержание) или азооспермия (полное отсутствие).
Подробнее о Криптозооспермии
Подробнее о Азооспермии
Живые сперматозоиды
Краткая характеристика: оценивается целостность мембранной клетки. Особенно важно это при показателе прогрессивной подвижности менее 40%. Выполняется тест путем окрашивания образца (нежизнеспособные клетки пропускают краску сквозь мембрану).
Норма: процент мертвых сперматозоидов не должен превышать процент жизнеспособных.
Комментарий к результату: большой процент живых, но неподвижных сперматозоидов указывает на возможные дефекты жгутиков. Некрозооспермия ставится при высоком содержании неживых и неподвижных спермиев.
Подробнее о некрозооспермии
Подвижность сперматозоидов
Краткая характеристика: позволяет оценить процент сперматозоидов с прогрессивным и непрогрессивным движением, а также полностью неподвижных.
Норма:
Прогрессивно-подвижные и Непрогрессивно-подвижные (вместе) — от 38 до 42%.
Неподвижные — 0.
Комментарий к результату: исследуется не менее 200 живых сперматозоидов, имеющих правильное морфологическое строение. Правильность расчетов зависит от квалификации и опыта сперматолога. При недостаточной подвижности сперматозоидов в заключении могут указать Астенозооспермия, при полной неподвижности — Акинозооспермия.
Подробнее о Астенозооспермии
Подробнее о Акинозооспермии
Морфология сперматозоидов
Краткая характеристика: вычисляется соотношение нормальных и патологически измененных половых клеток.
Норма: от 4% от общего количества.
Комментарий к результату: выявление морфологически измененных сперматозоидов при наличии жизнеспособных и нормальных в пределах от 4 до 14% может снизить шансы на зачатие. При показателях от 0 до 3% обычно ставится диагноз «тератозооспермия», при котором оплодотворение практически невозможно.
Подробнее о Тератозооспермии
Уровень кислотности рН
Краткая характеристика: исследуется баланс между щелочной средой желез дополнительной секреции и кислотной — секретом предстательной железы.
Норма: рН 7,2 и ниже.
Комментарий к результату: рН < 7,0 при недостаточном объеме эякулята и количестве сперматозоидов может указывать на обструкцию семенного канала или врожденные патологии (vas deferens или непроходимость семявыносящих путей). Повышенная кислотность — признак воспалительного процесса репродуктивной системы.
Агрегация сперматозоидов
Краткая характеристика: проводится подсчет склеенных между собой неподвижных спермиев и подвижных с другими клетками (слизи, эпителия, незрелых половых).
Норма: не выявлено или обнаружено незначительное количество.
Комментарий к результату: при одновременном увеличении периода разжижения спермы и повышенных значениях агрегации это может быть следствием хронического воспалительного процесса половых желез.
Агглютинация сперматозоидов
Краткая характеристика: оценивается слипание между собой подвижных сперматозоидов, в результате чего происходит их обездвиживание и гибель. Подобные состояния свидетельствуют о возникновении антиспермальных антител в организме, когда нарушен естественный барьер и иммунная система атакует сперматозоиды как чужеродные клетки.
Первая степень (+): небольшие единичные группы (не более 10 штук).
Вторая степень (++): количество склеенных групп от 10 до 50 штук.
Третья степень (+++): более 50 штук групп склеенных спермиев.
Четвертая степень (++++): склеиванию подверглись большинство спермиев.
Норма: не выявлено.
Комментарий к результату: от количества обнаруженных склеенных сперматозоидов делается вывод о возможных воспалительных и аутоиммунных заболеваниях в организме. При четвертой степени нарушается нормальная концентрация и подвижность сперматозоидов. Для определения антител сперматозоидов проводят прямой MAR-тест.
Вхождение клеточных элементов
Краткая характеристика: клиническое значение имеет превышение нормальных показателей округлых клеток, состоящих из лейкоцитов, эпителиальных и незрелых половых клеток. При недостаточном приближении микроскопа, все группы объединены в общий показатель.
Норма: общее количество не должно превышать 2,5 – 5 млн./1 мл.
Комментарий к результату: лейкоциты в поле зрения более 5 означают воспалительный процесс мочеполовой системы, лейкоспермию или пиоспермию. Макрофаги — более 10 в поле зрения указывают на аутоиммунные заболевания, при которых спермии подвергаются атакам со стороны иммунной системы. Незрелые спермии присутствуют в норме не более чем 2% от общего количества сперматозоидов. Если соотношение увеличивается, можно сделать вывод о патологии репродуктивной системы.
Лейкоциты
Краткая характеристика: клетки, вырабатываемые для борьбы с инфекциями.
Норма: не более 1 млн./мл.
Комментарий к результату: превышение служит сигналом наличия воспалительного процесса в организме.
Эритроциты
Краткая характеристика: попадают в семенную жидкость при травмах, повреждениях тканей, могут изменять цвет образца (появление красных вкраплений и прожилок).
Норма: не должны обнаруживаться в образце.
Комментарий к результату: появление может быть последствием травмы, развития опухолей и признаком хронического простатита или везикулита.
Подробнее о том что такое патоспермии (патологическое состояние спермы) и каким должно быть заключение по спермограмме читайте здесь.
Что делать, если вы получили плохие результаты спермограммы?
Во-первых, каждое отклонение от нормы начинают лечить и корректировать, только если оно устойчивое, т.е. подтвердилось 2-мя результатами спермограмм. Во-вторых, отклоннение отклонению рознь: они бывают критичные и некритичные. А значит по-разному влияют на успешность оплодотворения.
Мы написали гид для тех, кто получил плохую спермограмму и не знает что делать. Можно почитать его.
Самым правильным вариантом, конечно же, будет визит к андрологу. На консультацию по мужскому бесплодию и коррекции качества спермы у Меньщикова Константина Анатольевича можно записаться по телефону или через онлайн форму внизу страницы.
Консультация андролога
Меньщиков Константин Анатольевич
Андролог, уролог
Куратор лаборатории сперматологии
Консультация по коррекции сперматогенеза
4000 рублей
Повторная консультация
2000 рублей
Для кого
Для тех, у кого плохие результаты спермограммы: азооспермия, тератозооспермия, астенозооспермия и олизооспермия. Эффективные схемы лечения даже самых сложных случаев. Медикаментозная стимуляция сперматогенеза. Успех — 87% случаев.
Почему надо сдавать 2 и более спермограмм?
Если результат спермограммы плохой, т.е. показывает существенные отклонения от нормы, на консультации, врач назначит схему коррекции или стимуляции сперматогенеза. Стандартный цикл такого лечения составляет 2-3 месяца (это связано с циклом развития сперматозоидов 64-72 дня). После этого срока пациент сдает еще одну спермограмму для контроля за ходом и результатом лечения. Поэтому назначение повторной спермограммы совершенно оправдано и необходимо. Кроме того, врач может попросить пересдать анализ при пограничных результатах. Пересдавать анализ лучше в той же лаборатории, чтобы не было различий в референсных значениях (нормах).
Специализированная лаборатория Sperma-test.ru. При оценке эякулята мы используем нормы, принятые Всемирной Организацией Здравоохранения (ВОЗ). Последний раз нормы пересматривались в 2010 году, а изменения касались оценки подвижности и морфологии сперматозоидов. Врачи андрологи и репродуктологи доверяют результатам только специализированных лабораторий, соблюдающих международные стандарты.
ПОЛЕЗНЫЕ МАТЕРИАЛЫ
О лаборатории
Специализированная лаборатория сперматологии
Высокий профессиональный уровень, наличие собственной сертифицированной лаборатории, применение инновационных лечебно-диагностических технологий.
Услуги и цены
Адрес: г.Москва ул.Беговая д.7
м.Беговая — 8-10 минут пешком
Часы работы лаборатории
Пн — Пт 08:00-18:45
Сб — Вс 09:00-13:30
Технический перерыв: 13:30 — 15:45
Запись по телефону: Пн — Вс 09:00-20:00
НАШИ СПЕЦИАЛИСТЫ
Все доктора и сотрудники лаборатории сперматологии имеют высокую квалификацию и многолетний опыт работы.

Уролог, андролог, генитальный хирург

Уролог, андролог

Эмбриолог-сперматолог
Запишитесь на анализ
+
ЗАПИСАТЬСЯ НА АНАЛИЗ
Расшифровка спермограммы и норма спермограммы
Нормы спермограммы
Для расшифровки спермограммы необходимо опираться на референсные значения, в быту называемые нормы.
Нормы спермограммы менялись с течением времени, в издании ВОЗ 1999 года мы видим одни цифры, а в издании 2010 года – совсем другие. Общая тенденция – снижение значений «нормального» эякулята.
В России пока нет специальных документов, которые устанавливают референсные значения эякулята. Лаборатории могут оценивать фертильность эякулята по своим нормам. Большая часть использует нормы Всемирной организации здравоохранения, представленные в издании руководства ВОЗ по лабораторному исследованию эякулята человека.
В книге «Руководство ВОЗ по лабораторному исследованию эякулята человека и взаимодействия сперматозоидов с цервикальной слизью» (Cambridge University Press, 1999 год) представлены следующие значения фертильного эякулята:
|
Показатель |
Значение |
|
Объем эякулята в мл |
2 мл и более |
|
pH |
7,2 и более |
|
Концентрация сперматозоидов в мл |
20 млн/мл и более |
|
Общее количество сперматозоидов в эякуляте |
40 млн и более |
|
Подвижность сперматозоидов (группы А, В, С, D) |
50 % или более подвижных (категории A+B) или 25 % или более с поступательным движением (категория A) в течение 60 мин после эякуляции |
|
Жизнеспособность сперматозоидов, % |
50 % и более живых |
|
Концентрация лейкоцитов в мл |
менее 1 млн/мл |
|
Антиспермальные антитела методом MAR-тест или ImunnoBead |
менее 50 % сперматозоидов, ассоциированных с АСАТ, выявленных методами MAR, либо ImunnoBead |
Нормы спермограммы ВОЗ 2010 г.
В 2010 году ВОЗ внесла изменения в показатели эякулята, что нашло отражение в 5 издании «WHO laboratory manual for the examination and processing of human semen», изменены референсные значения количества и подвижности сперматозоидов, количества нормальных форм сперматозоидов.
|
Показатель |
Значение (ВОЗ 2010) |
|
Объем эякулята, мл |
1,5 мл и более |
|
Общее количество сперматозоидов, млн |
39 и более |
|
Концентрация сперматозоидов, млн в 1 мл |
15 и более |
|
Общая подвижность сперматозоидов, % |
40 и более |
|
Сперматозоидов с прогрессивным движением, % |
32 и более |
|
Жизнеспособность, % |
58 и более |
|
Морфология: нормальных форм, % (по Крюгеру*) |
4 и более |
*Для оценки по Крюрегу используется специальная окраска и сложная оценка не менее 200 сперматозоидов. 4% нормальных сперматозоидов означает, что 4 из 100 сперматозоидов должны иметь идеальный вид.
Головка такого идеального сперматозоида должна быть овальной, ровной, с четким контуром. Акросома занимает 40–70 % области головки, в зоне акросомы – не более 2 маленьких вакуолей. Длина головки 3,7–4,7 мкм, ширина 2,5–3,2 мкм. Такое измерение проводится вручную с помощью микрометра или с помощью специальной компьютерной программы.
Шейка нормального сперматозоида тонкая, ее длина равна длине головки, ось шейки должна совпадать с центральной осью головки. Цитоплазматическая капля рассматривается как аномальная, если ее размеры превышают 1/3 размера головки. Основная часть жгутика должна иметь одинаковый диаметр по всей длине (около 45 мкм – примерно в 10 раз длиннее длины головки).
Норма по Крюгеру 4% используется только тогда, когда оценка морфологии производится на специально окрашенных мазках по указанным в ВОЗ критериям.
Расшифровка спермограммы
Нормозооспермия — все показатели соответствуют референсным интервалам
Аспермия – отсутствие эякулята
Азооспермия – отсутствие сперматозоидов в эякуляте
Криптозооспермия – единичные сперматозоиды в эякуляте, видимые после центрифугирования
Олигозооспермия – снижение количества сперматозоидов
Астенозооспермия – снижение подвижности сперматозоидов
Некрозооспермия – уменьшение числа живых сперматозоидов
Тератозооспермия – снижение числа морфологически нормальных сперматозоидов
Лейкоспермия или пиоспермия – увеличение числа лейкоцитов в эякуляте
Другие статьи раздела
-
MAR-тест (мар-тест) определяет процент сперматозоидов, связанных с антителами классов IgG и IgA (прямой MAR-тест) и титр антиспермальных антител (АСАТ) в биологических жидкостях (спермоплазма, слизь шейки матки, плазма крови) (непрямой MAR-тест). Тест является международно признанным стандартом диагностики АСАТ.
-
Если врач уже выдал Вам направление, и Вы готовы сдать спермограмму, то в этой статье мы расскажем про разновидности этого анализа. Что вообще такое анализ спермограммы, для чего он необходим, Вы можете прочитать в этой статье.
-
Анализы для ЭКО в лаборатории репродукции ЦИР
В некоторых случаях бесплодия паре требуется проведение ЭКО – экстракорпорального оплодотворения или оплодотворения в пробирке. Перед ЭКО обязательно проводится обследование, в том числе, анализы и УЗИ.
Все необходимые анализы Вы можете сдать в нашей лаборатории ЦИР.
-
Что такое антиспермальные анитела (АСАТ), какие они бывают, какие методы диагностики АСАТ применяются в Лаборатории ЦИР.
-
ПЦР-анализ на сегодняшний день является одним из высокотехнологичных, доступных и эффективных методов молекулярной диагностики, применяемый в разных областях медицины. Чаще всего он используется для лабораторной диагностики инфекционных заболеваний человека, в том числе инфекций, передаваемых половым путём (ИППП), и выявления возбудителей урогенитальных инфекций, которые могут вызывать различные воспалительные заболевания органов мочеполовой системы у мужчин и женщин.
-
Спермограмма — в каких случаях, для чего она необходима, и как проводится это исследование
Корнеев И.А.
Д.м.н., профессор кафедры урологии Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, медицинский директор Международного центра репродуктивной медицины (г. Санкт-Петербург).
Вначале Игорь Алексеевич напомнил, что клинические рекомендации в подавляющем большинстве случаев
обновляются раз в три года. Отечественные указания по мужскому бесплодию в последний раз обновлялись в 2019 г., так что в 2022 г. следует ожидать выхода их новой редакции.
Как предположил Игорь Алексеевич, алгоритм маршрутизации и обследования мужчины вряд ли изменится с выходом обновленных рекомендаций: пациента нужно обследовать в том числе с применением
методов инструментальной диагностики и принять решение о том, возможно ли что-то изменить в сфере его фертильности. Если это недостижимо — передать его специалистам по вспомогательным репродуктивным технологиям (ВРТ). При этом также обязательно учитывать фертильный статус женщины.
К применению ВРТ переходят в том случае, если лечение было неэффективным на протяжении года. В этиологии и патогенезе мужского бесплодия, возможно, появятся новые разделы: в частности, зачастую говорится о том, что проблемы фертильности могут быть следствием других заболеваний. Помимо этого, все чаще наблюдается идиопатическое бесплодие.
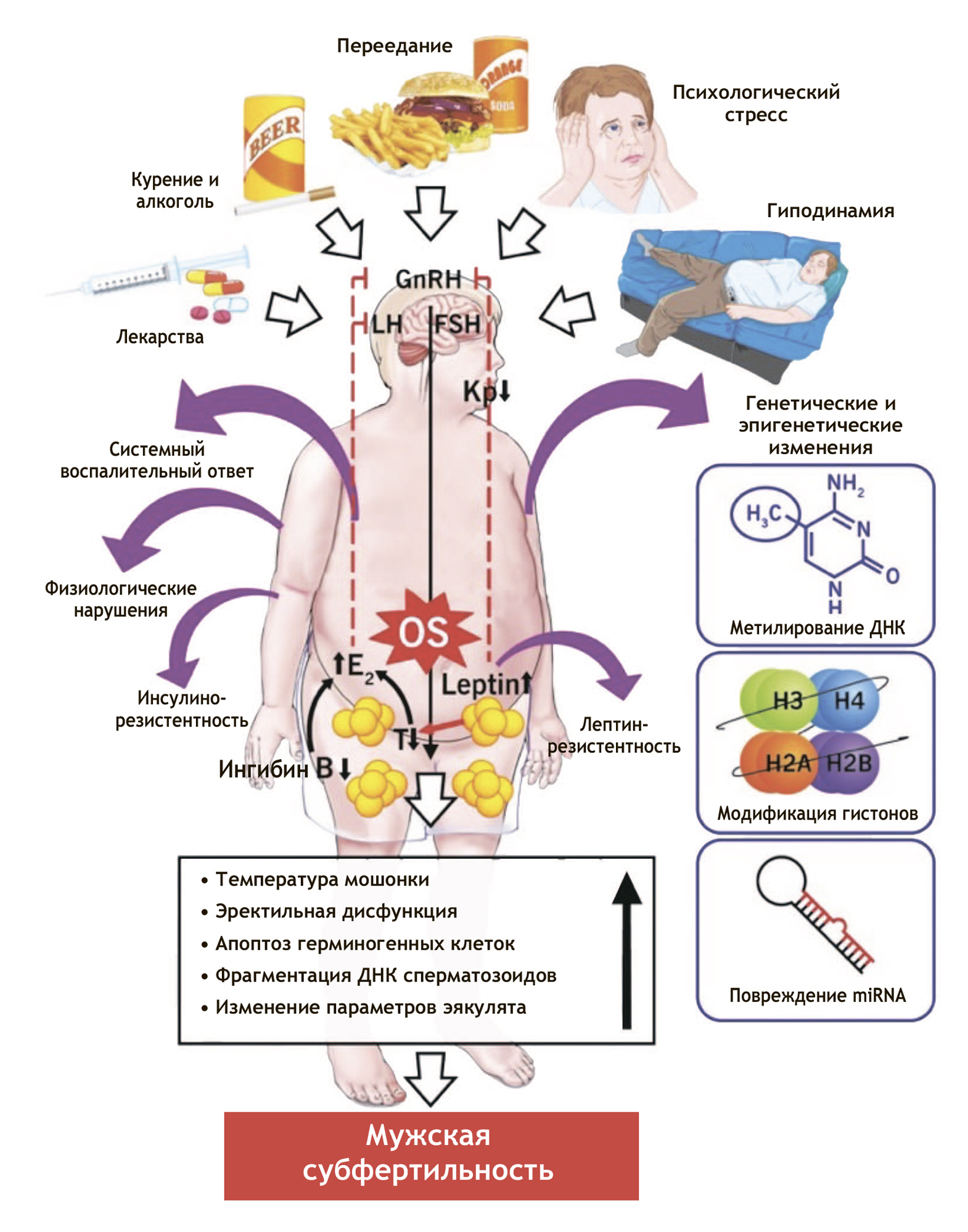
Множество разговоров посвящается тому, что целесообразно выделить мужское бесплодие, вызванное оксидативным стрессом. Это очень распространенная проблема: известно, что оксидативный стресс играет полезную роль в созревании и капацитации сперматозоидов, а также акросомальных реакциях. В то же время он может вызывать повреждение мембран и молекул, фрагментацию ДНК, а также способствовать апоптозу и, вероятно, мутациям и патологиям у плода.
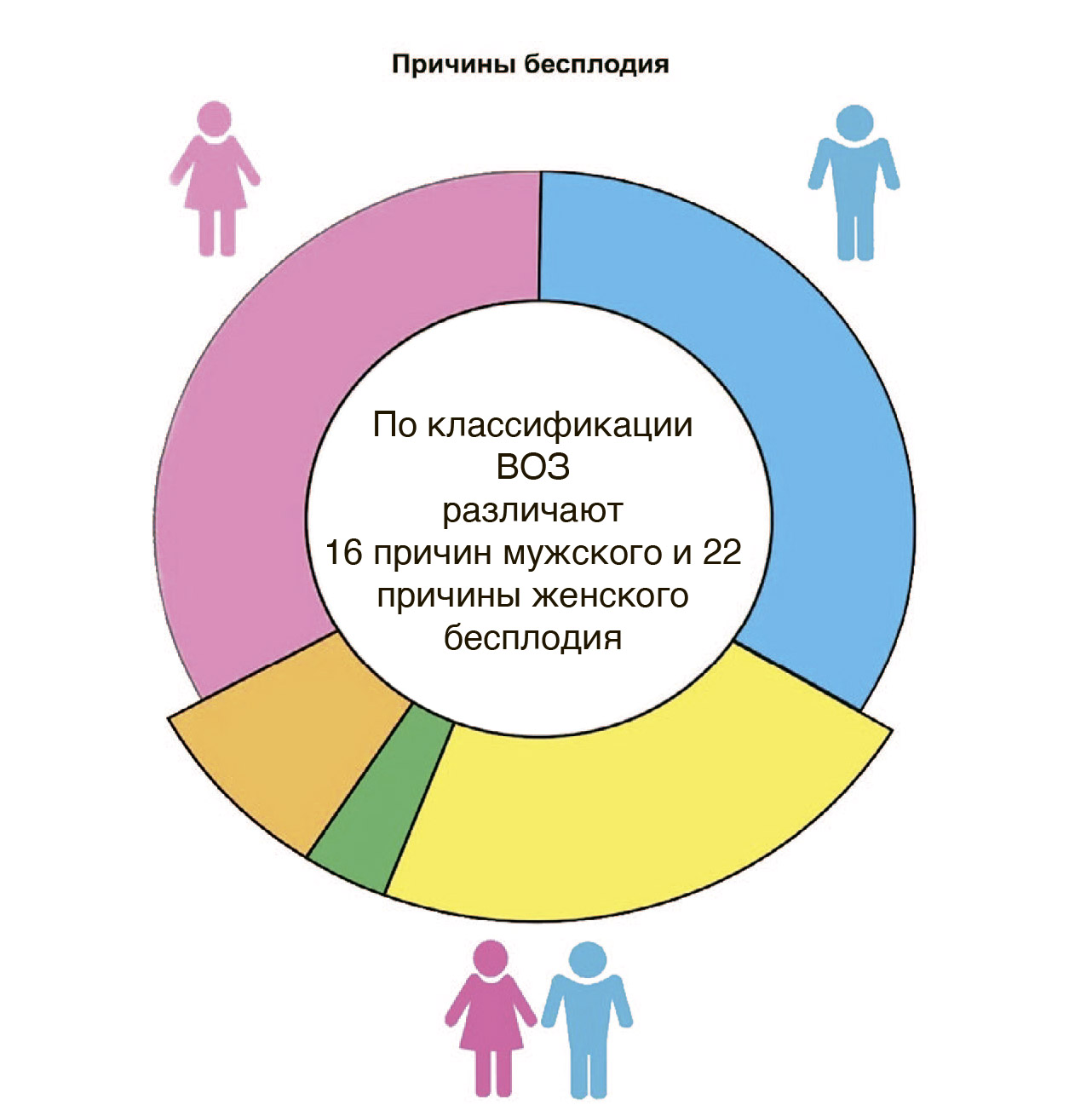
Мужской фактор считается причиной бесплодного брака, если женщина здорова, а у мужчины есть нарушения оплодотворяющей способности спермы, патология сексуальной или эякуляторной функций.
При нарушении гормональной регуляции диагностируется эндокринная форма бесплодия, при отсутствии или непроходимости маточных труб говорят о трубной форме бесплодия.
У 20% супружеских пар причиной бесплодия являются нарушения у обоих партнеров ( то есть могут быть проблемы у женщины, проблемы у мужчины, проблемы у обоих).
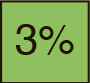
У 3% супружеских пар с нормальными показателями функции репродуктивной системы бесплодия может быть обусловлено иммунологической несовместимостью, когда в организме женщины образуются антитела, которые инактивируют сперму партнера.
И наконец, бесплодие может быть среди совершенно здоровых и хорошо совместимых супружеских пар. Это случаи так называемого идиопатического (необъяснимого) бесплодия.
Очень часто выявляется высокий оксидативный стресс у мужчин, имеющих разные факторы бесплодия, в том числе идиопатическое бесплодие (до 30–80% пациентов). Таким образом, вероятно введение классификационной единицы «мужское бесплодие, вызванное оксидативным стрессом». В английском языке для его обозначения используется аббревиатура MOSI.
Скорее всего, также появятся новые данные по эпидемиологии и распространенности мужского бесплодия в Российской Федерации. Возможно, если будет принята новая редакция Международной классификации болезней (МКБ-11), за ней последуют и клинические рекомендации. На сегодня в МКБ- 10 упомянуты только азооспермия и олигоспермия. Как подчеркнул Игорь Алексеевич, последний термин не выдерживает критики с точки зрения современных представлений о терминологии. Также звучат предложения внести в МКБ и другие формулировки, в том числе основанные на физиологии бесплодия.
Вероятно, в следующей редакции гайдлайна мало что изменится относительно сбора жалоб и анамнеза, равно как и в области физикального исследования. При этом могут поменяться части относительно спермограммы и способов ее выполнения. Сейчас проходит широкое обсуждение новой редакции — 6-го издания руководства ВОЗ по исследованию эякулята человека. В частности, там предложены новые референтные интервалы. При этом эксперты ВОЗ подчеркивают широту заблуждения, которое состоит в том, что референтные интервалы, которые были указаны в предыдущих редакциях, рассматриваются как показатели разницы между мужчинами здоровыми и мужчинами с патологией, своего рода знак отличия фертильных от нефертильных. В комментариях к документам прямо указано, что мужчины с нормозооспермией необязательно фертильны, а с патозооспермией — необязательно бесплодны.
Бесплодие вообще определяется не описанием показателей спермограммы, а невозможностью получения беременности при регулярной половой жизни. Тем не менее, заблуждение относительно показателей спермограммы распространяется среди врачей, хотя в литературе уже показано, что 0% нормальных сперматозоидов необязательно является ограничением для фертильности мужчины: со стопроцентной тератозооспермией все еще можно получить беременность естественным путем [1]. Наиболее важным показателем можно считать подвижность сперматозоидов. Но и здесь, опять же, нет порогового значения. Для каждого значения, предложенного в таблице ВОЗ, существует определенная вероятность того, что наступит беременность. Поэтому, вероятно, можно судить о принадлежности пациента к группе большей или меньшей эффективности, но индивидуальный прогноз эти показатели дать не позволяют.
На сегодня существует острая потребность в дополнительном тесте, который будет характеризовать функциональные свойства сперматозоидов. В клинической практике на сегодняшний день одобрен только тест на присутствие антиспермальных антител. Другие тесты существуют, однако, как подчеркнул Игорь Алексеевич, их появление в клинических рекомендациях невозможно, потому что они не входят в номенклатуру медицинских услуг в Российской Федерации — на текущий момент это формальное препятствие, которое невозможно обойти.
Часто, обсуждая репродуктивные проблемы, говорят о возможности фрагментации ДНК сперматозоидов. Характеризуя изменения в популяции, связанные с каким-то негативным воздействием, можно использовать этот показатель, чтобы продемонстрировать определенное негативное влияние. Однако индивидуальный прогноз и тут невозможно сделать. Существует несколько тестов, пороговые значения для каждого из которых различаются. Это осложняет включение каких-либо значений и показателей в национальные клинические рекомендации, поэтому есть сомнения, что фрагментация ДНК сперматозоидов войдет в свежие гайдлайны [2]. Однозначно нельзя утверждать и о том, что этот показатель влияет на результативность ВРТ [3].
Интересным направлением является измерение уровня оксидативного стресса сперматозоидов, однако на сегодня нет стандартизированных методов, принятых в этом направлении. Как подчеркнул Игорь Алексеевич, иногда специалисты подменяют оксидативный стресс фрагментацией ДНК сперматозоидов, однако это совсем не одно и то же. Сейчас появился и активно исследуется новый тест в этом направлении — возможно, это позволит прийти к единой точке в области измерения оксидативного стресса [4]. Тогда по количеству оксидативных молекул можно будет выбирать то или иное направление лечения пациентов, в частности пациентов с варикоцеле.
На сегодня принято рекомендовать оперативное лечение лишь пациентам с клинически значимым варикоцеле при наличии олигозооспермии. Но даже после такого лечения зачатие естественным путем происходит в среднем у 1 мужчины из 7. Если расширить эту рекомендацию, включив в нее также мужчин с патозооспермией, этот показатель будет еще ниже — скажем, 1 из 17. Тут уже возникает вопрос об эффективности подобного хирургического лечения и правомерности подобной рекомендации.
Другое интересное направление — попытаться взять сперматозоиды хирургическим путем (ТЕСЕ) в тех случаях, когда сперматозоиды эякулята оказываются некачественными. Действительно, сперматозоиды в яичке закрыты для оксидативного стресса [5]. Однако не стоит недооценивать то, как много некачественных сперматозоидов в яичках. Взяв их напрямую оттуда, можно обнаружить меньший уровень оксидативного стресса, но, к примеру, больше мутации [6]. Сегодня дать убедительные рекомендации по этому поводу нельзя, не прояснив ряд вопросов.
Стоит учитывать, что ВРТ своими лабораторными подходами, например, центрифугированием, позволяют убрать лишние сперматозоиды и все то, что является источником оксидативного стресса. Эти методы также можно совершенствовать, и, возможно, со временем они войдут в клинические рекомендации.
Как подчеркнул Игорь Алексеевич, могут измениться и сами показания к использованию ВРТ: к примеру, в них может добавиться уже упомянутое показание с опорой на классификационную единицу оксидативного стресса, а также социальные показания (применение суррогатного материнства в случае гибели женщины в паре при наличии замороженных эмбрионов).
В части эндокринологии, вероятно, появится фоллитропин альфа при гипогонадотропном гипогонадизме. Также можно со временем ожидать появления конкретных рекомендаций по антиоксидантной терапии у мужчин с идиопатический бесплодием. Кроме того, сегодня в России действует наблюдательная программа по оценке эффективности и безопасности гонадотропной терапии (препарат Менотропин 1200 МЕ) у мужчин с проблемами репродукции.
По ее окончании можно будет говорить о целесообразности включения такого метода в рекомендации.
В заключение Игорь Алексеевич отметил, что критерии качества оказания медицинской помощи приводятся в первую очередь для того, чтобы уберечь врача от напряженных взаимоотношений с экспертами, поэтому маловероятно, что здесь что-то изменится: они несложные, и их соблюдение ожидается любыми специалистами. Кроме того, в 2020 г. увидел свет новый приказ Министерства здравоохранения «О порядке использования вспомогательных репродуктивных технологий», так что, скорее всего, можно ожидать связанных с ним поправок в новых клинических рекомендациях.
Источники:
- Kovac JR etal. Asian J Andr, 2017
- Cissen Metal. PLoS One, 2016
- Ten J . Human Fertil, 2012
- Aganwal Aetal. Fertil Steril, 2016
- Suganuma Retal. Hum Reprod, 2005
- Moskovtsev SIetal. Syst Biol in Reprod Med, 2012
Материал подготовила В.А. Шадеркина