Пролежни – это дистрофический процесс на коже и в мышечном слое, появляющийся вследствие нарушенного кровотока и лимфотока в тканях. Пролежни появляются вследствие сдавливания костных выступов твердой поверхностью извне. Наиболее подвержены их появлению люди с ограниченной подвижностью, которые вследствие своего недуга находятся в статичном лежачем положении.
Своевременная диагностика и лечение пролежней обеспечит комфортную жизнь без тяжелого процесса реабилитации. Врачи Юсуповской больницы подходят к разработке плана терапии индивидуально и комплексно, основываясь на последних достижениях медицины.
Причины появления пролежней
Пролежни — это заболевание присущее людям, по причине болезни прикованным к постели. Вследствие длительного сдавливания мягких тканей между костями и твердой поверхностью, нарушается крово- и лимфоток, развивается постепенное омертвение тканей. Факторами риска появления пролежней являются:
- неправильное питание и недостаточное количество потребляемой жидкости. С пищей мы получаем все самые необходимые элементы для нормального функционирования обменных процессов в организме, а вода в свою очередь отвечает за гидробаланс кожных покровов. В случае нарушенного белкового обмена или недостаточного увлажнения кожи существует риск развития пролежней;
- редкая смена положения больного. При нерегулярной смене позы пациента (реже 1 раза в час) риск развития пролежней увеличивается, так как длительное соприкосновение костных выступов с поверхность провоцируют возникновение повреждений;
- влажная среда. Пролежни часто возникают на влажной коже, если больной страдает повышенным потоотделением, недержанием мочи или кала. Патогенные микроорганизмы, содержащиеся в большом количестве в этих биологических жидкостях, провоцируют развитие вторичного воспалительного процесса в ранах;
- дистрофия или избыточный вес пациента. Физическое истощение мягких тканей приводит к большему сдавливанию, а тучность пациента в свою очередь увеличивает массу давления на поверхность, затрудняя циркуляцию крови в ткани в еще большей степени;
- сахарный диабет;
- нарушенная болевая чувствительность кожных покровов, неврологические заболевания, сопровождающиеся параличами или судорогами. Из-за нарушенной чувствительности кожи пациент не чувствует первых симптомов пролежней на своем теле, что существенно затрудняет процесс первичного выявления заболевания. Судороги же провоцируют дополнительное трение, повреждающее эпидермис.
Профилактика и лечение пролежней: алгоритм
Лечение пролежней, как правило, состоит из регулярных перевязок имеющихся ран и предупреждения появления новых пролежней. Терапию подбирает лечащий врач, ссылаясь на индивидуальные потребности пациента, непереносимость им определенных лекарственных препаратов и стадии самого заболевания. Самостоятельно подбирать препараты не желательно, поскольку неумелый подход может лишь усугубить ситуацию. Обработка раны происходит один-два раза в день неагрессивными препаратами, такими как, например, хлоргексидин, после чего накладывается повязка с ранозаживляющими мазями. Если уход за лежачим больным происходит дома без участия специалиста, перед обеззараживающими манипуляциями сначала следует оценить общее состояние пролежня – установить, имеется ли в ране наличие некроза (серо-желтые или черные мягкие ткани по краям раны), а также классифицировать степень пролежня. Современная медицина определяет несколько видов пролежней:
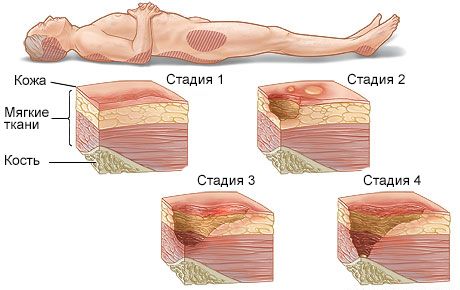
- 1 стадия пролежня. Кожный покров на месте костного выступа раздражен, имеется венозная эритема, общее локальное покраснение. Пациент жалуется на повышенную чувствительность в данном месте, или напротив – на онемение. В некоторых случаях наблюдается повышение температуры тела до субфебрильных показателей;
- 2 стадия пролежня. Имеется небольшая рана, поврежден эпидермис и часть дермы. На месте локализации пролежня появляется пузырь, наполненный гнойными массами розоватого или желтоватого оттенка;
- 3 стадия пролежня. Некроз распространяется по всей глубине дермы, захватывая подкожную жировую клетчатку. Сам пролежень выглядит как кратерообразная рана с дном из омертвевшей ткани грязно-желтого или серого цвета;
- 4 стадия пролежня. Пролежень достигает сухожилий, мышц и костей. Некротические массы на дне пролежня имеют черный оттенок.
Пролежни любой стадии желательно лечить под контролем опытного врача. Медицинский персонал Юсуповской больницы регулярно проводит повышение квалификации, что позволяет всегда лечить наших пациентов самыми современными методиками и препаратами.
Профилактика пролежней у лежачих больных: алгоритм действий
Наилучшая профилактика пролежней — это качественный и регулярный уход за больным, который может проводиться как дома, так и в стенах стационара. К основным правилам выполнения уходовых манипуляций относятся:
- регулярная смена и стирка белья неагрессивными порошками. Поскольку больной постоянно контактирует с ложем, белье, на котором он лежит, всегда должно быть чистым. Грязные простыни являются рассадником вредоносных микроорганизмов, которые могут спровоцировать развитие не только пролежней, но и других дерматологических заболеваний. Если человек страдает недержанием мочи и кала, следует пользоваться специальными средствами гигиены, такими как одноразовые подстилки или памперсы для взрослых;
- подкладывание под крестец, затылок и другие необходимые места специального резинового круга, перестеленного гипоаллергенной пленкой. Резиновый подкладной круг является незаменимым средством в уходе за лежачими больными. Благодаря полости внутри него, рана не соприкасается с поверхностью, находясь в пространстве, тем самым не возникает болевых ощущений и не происходит присоединение инфекции;
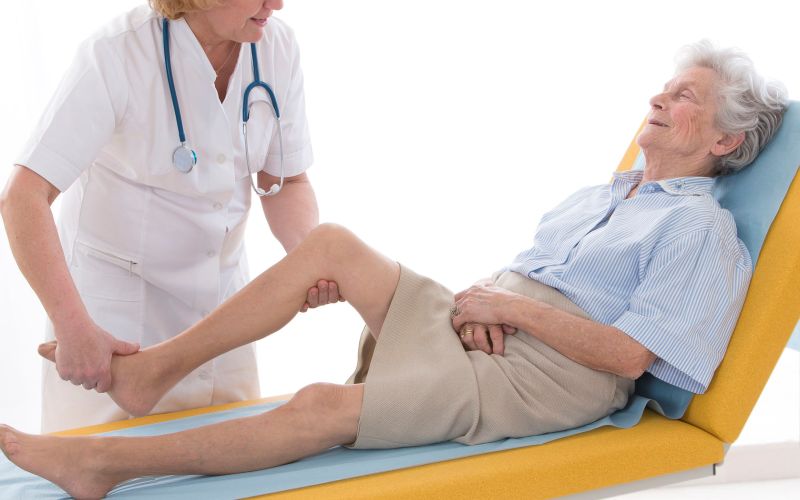
- следует регулярно, раз в час переворачивать больного на другой бок для восстановления кровообращения и предупреждения застоя лимфы и крови в определенном участке кожи;
- по рекомендации врача можно выполнять легкие расслабляющие массажи в местах возможного образования пролежней;
- регулярное обмывание лежачего больного под теплой проточной водой с использованием мягких моющих средств гигиены. По наставлению врача также следует протирать места мацерации неагрессивным антисептическим раствором, после чего используя детскую присыпку.
Лечением пролежней в Юсуповской больнице занимаются лучшие хирурги столицы. Наши врачи подбирают специализированное комплексное лечение, основываясь на последних достижениях современной медицины. Лежачим пациентам Юсуповской клиники оказывается качественный уход за пролежнями. Алгоритм действий медицинского персонала согласовывается с высококвалифицированными врачами. В своей работе мы используем проверенные и надёжные средства, прошедшие многоэтапную проверку в европейских лабораториях. Для того чтобы записаться на прием к врачу, следует обратиться к координатору на нашем сайте, либо позвонить по телефону Юсуповской больницы.
Пролежни могут появляться у людей любого возраста, если они не могут самостоятельно изменить положение тела. Например, прикованы к постели или креслу-каталке. Лечение и профилактика пролежней — целый комплекс мер по уходу за больным человеком. Проще предупредить пролежни, чем лечить их.
Кожа — важный орган, благодаря которому сохраняется целостность человеческого тела, постоянство внутренней среды организма. Кожа состоит из эпидермиса и самой кожи — дермы, в которой находятся кровеносные сосуды, сальные и потовые железы, нервные окончания. Через кожу поступает кислород, идущий в основном на снабжение клеток эпидермиса.
Чтобы кожа защищала, требуется сохранять ее чистоту, эластичность и непрерывное кровоснабжение. Если одно или несколько этих условий не соблюдаются, могут возникать различные кожные заболевания. Пролежни — одно из наиболее опасных для здоровья человека нарушений нормального функционирования кожи.
Пролежни представляют собой участки некроза и изъязвления, возникающие в местах, где мягкие ткани сдавливаются между костными выступами и твердыми поверхностями.
Пролежни могут появляться у людей любого возраста, если они прикованы к постели или креслу-каталке и не могут самостоятельно менять свое положение. Возможно возникновение пролежней от гипсовой повязки, шины, плохо подогнанного ортопедического протеза или от постоянного давления на кожу других твердых предметов.
Как возникают пролежни
Основная причина пролежней у лежачих больных — неравномерное распределение давления между опорными участками тела и поверхностью постели. Давление в таких участках тела бывает выше давления в мелких сосудах, питающих кожу, примерно 10-15 мм. рт. ст.. Если кровь не поступает к коже более 2-х часов, то наступает нарушение питания (ишемия) тканей, а затем и их омертвление (некроз). В результате развивается пролежень.
Сначала на коже выступает бледное пятно, это пятно краснеет и отекает, иногда сопровождается образованием пузырей в местах отслойки эпидермиса. Затем некроз приводит к обнажению поверхности раны и дальнейшему ее инфицированию, повреждению подлежащих тканей, вплоть до кости. Если неблагоприятные условия сохранятся, площадь пролежней быстро начинает расти, иногда захватывая почти все участки тела, соприкасающиеся с опорной поверхностью.
Факторы, способствующие образованию пролежней: неподвижность тела больного, твердая поверхность, загрязнение кожи и белья мочой и калом, неосторожные манипуляции, приводящие к повреждению эпидермиса.
Факторы риска возникновения пролежней: сниженное питание и недостаток питья, избыточный вес, истощение, сердечно-сосудистые заболевания, сахарный диабет, потоотделение при повышенной температуре, аллергические реакции на средства по уходу за кожей.
Пролежни могут быть опасными для жизни, если больные не получают соответствующего лечения или основные заболевания препятствуют их заживлению.
Особенно опасны пролежни для людей пожилого и старческого возраста. У многих пожилых людей меньше жира и мышц, которые помогают поглощать давление. Количество кровеносных сосудов сокращается, а их стенки становятся тоньше и легче рвутся. Все раны, в том числе пролежни, заживают медленнее.
Развитию пролежней у людей пожилого возраста способствуют определенные условия:
— Отсутствие возможности нормально двигаться из-за болезни, например, инсульта.
— Необходимость оставаться в постели в течение длительного времени, например, из-за операции.
— Чрезмерная сонливость. Такие люди реже меняют положение или редко просят кого-нибудь помочь им в этом.
— Потеря чувствительности из-за поражения нервов. Такие люди не ощущают дискомфорта или боли, которые побудили бы их изменить положение.
— Слабая реакция на собственный дискомфорт или боль из-за болезни, например, деменции.
— Слабая способность к заживлению ран из-за таких заболеваний, как сахарный диабет, заболевание периферических артерий или венозная недостаточность.
Как предупредить пролежни
Лечение и профилактика пролежней — целый комплекс мер по уходу за больным человеком. Проще предупредить пролежни, чем лечить их.
Лучшими способами профилактики образования пролежней являются частая смена положения тела и тщательный уход за кожей. Прикованных к постели пациентов лучше переворачивать каждые 2 часа. Лица, ухаживающие за больным, должны ежедневно внимательно осматривать кожу, чтобы увидеть ранние признаки покраснения или изменения цвета. Любая, не характерная для нормальной кожи пигментация сигнализирует о том, что пора менять положение лежачего. Помимо этого рекомендовано проводить мягкий массаж поверхностных тканей. Это предупреждает застой крови и лимфы в коже и подкожно-жировой клетчатке.
Следующие простые правила правильного ухода за лежачим больным, помогут не провоцировать излишнее трение кожи, вызывающее возникновение пролежней:
— Не следует подтягивать больного в одиночку.
— Нельзя выдергивать белье из-под больного, особенно мокрое.
— Не следует подпихивать под больного судно, необходимо сначала его приподнять.
— Не рекомендуется пытаться усадить или придать полусидячее положение слабым больным. Их мышечной активности не хватает, чтобы удержаться в этом положении, и они постепенно начинают сползать. Предотвратит сползание любое приспособление для упора в ногах.
Для предупреждения пролежней хорошо использовать противопролежневые матрасы. Их конструкция позволяет увеличивать площадь опорной поверхности кожи за счет регулирования давления в матрасе в зависимости от веса больного. Регулярная, оптимально 1 раз в 5 минут, смена давления в разных частях матраса приводит и к смене давления на разных участках кожи, контактирующей с матрацем.
Питание и питье лежачих больных
Лежачим больным врачи рекомендуют включать в рацион больше белка. Белок — строительный материал для мышц, которые в состоянии покоя могут атрофироваться. Выбирайте продукты, в которых содержится много микроэлементов — железа, цинка, витамина С. Хорошо, если в меню больного будут входить кисломолочные продукты, зелень, овощи, фрукты. Для тяжелых больных мясо лучше заменить более легкими источниками белков — куриным бульоном, рыбой, бобами, крупами и молочными продуктами. Если нет ограничений, то пить желательно не менее 1,5 л в день. Нежелательно употребление сладких и газированных напитков, продуктов быстрого приготовления.
Уход за кожей лежачих больных
— Стелите больному мягкое белье без грубых швов, пуговиц, заплаток, регулярно и часто поправляйте постель, чтобы под ним не было складок и мелких предметов.
— Регулярно проводите туалет промежности. Частицы кала и мочи — сильные раздражители. Даже если у больного недержание мочи, ни в коем случае не ограничивайте его в питье. При недостатке жидкости повышается концентрация мочи, а соответственно и сила раздражения.
— Коротко стригите ногти себе и больному, чтобы избежать повреждений и расчесывания кожи. При длительном лежании или сидении на сдавленных участках возникает зуд. Следите за тем, чтобы больной был одет и закрыт одеялом соответственно температуре комнаты. Перегрев вызывает повышенное потоотделение и увеличивает риск развития пролежней.
Правила ухода за кожей достаточно просты: не допускайте загрязнения кожи, чрезмерной сухости и влажности, потому что кожа у лежачего больного не способна дать отпор внешним воздействиям.
Общее правило такое: влажную кожу нужно подсушивать, а сухую — увлажнять. Очищающие процедуры необходимо проводить без использования антибактериального мыла. Вместе с вредными бактериями мыло уничтожает и полезные микроорганизмы. После прекращения использования такого мыла кожа едва способна сопротивляться даже незначительной инфекции. При омовении кожи в местах сдавления используйте мягкую губку и пользуйтесь ей очень деликатно, избегая травмирования верхних слоев кожи. Чтобы высушить кожу после мытья ее следует деликатно промакивать мягкой хлопковой тканью. Либо можно использовать один из следующих препаратов: 1% раствор марганцовки, зеленку, мази с цинком. При нанесении цинковой мази марлевые повязки не прилипают к краям раны и, соответственно, не травмируют вновь образовавшийся эпителий и грануляции при снятии повязки.
Накладывая повязки на глубокие пролежни, раны необходимо закрыть на всю глубину, но не туго.
Покрасневшие участки кожи ни в коем случае не массируйте, а вот легкий регулярный массаж вокруг этих мест весьма желателен. Обязательно устраивайте для кожи воздушные ванны.
Важно соблюдать гигиену больного: часто менять белье. При недержании мочи облегчат положение подкладки или специальные памперсы, хотя некоторым пациентам достаточно лишь чаще давать судно. Вместо подкладок и памперсов можно использовать подгузники из белья. Несколько раз сложенное хлопчатобумажное белье, проложенное в промежности или подложенное под ягодицы, ограничит растекание мочи, а старое застиранное белье хорошо впитывает влагу.
С недержанием мочи у мужчин справиться проще. Можно использовать специальную мочеприемную систему.
Повышенное выделение пота бывает у пациентов с высокой температурой. Для того, чтобы уменьшить потоотделение, нужно, прежде всего, лечить основное заболевание. Для обтирания больного лучше использовать не мыло и воду, а слабый раствор уксуса: 1 ст. ложка столового уксуса на 1 стакан воды.
Принципы лечения пролежней
Нужно освободить пораженные места от сдавления, чтобы кровь могла свободно поступать к месту образовавшегося пролежня.
Пролежни возникают от сдавления, и если его ослабить, то кровообращение в месте повреждения восстановится. Это приведет к отторжению образовавшегося некроза (пролежня) и постепенному заживлению раны через грануляцию и эпителизацию.
Для отторжения некроза используют механическое удаление некротических масс хирургическим путем или применяют препараты, ускоряющие самостоятельное отторжение.
Для лечения раны нужно ее очистить, затем создать условия для заживления. Это можно сделать при помощи альгинатов в форме салфеток и порошка для заполнения ран, гидроколлоидных повязок, способствующих очищению и закрытию раны. Можно использовать самые разнообразные заживляющие мази и гели.
Нередко вторичные инфекции осложняют состояние кожи. В таких случаях нужно использовать антисептические и антибактериальные средства. В тяжелых случаях, у ослабленных и пожилых пациентов показано применение антибактериальных препаратов внутрь.
Иногда плохо заживающие и большие по площади пролежни можно вылечить только хирургическим путем — пересадкой тканей.
При лечении пролежней применяют повязки. Чтобы зафиксировать повязки используйте бинт или пластырь. Однако пластырь отрывает верхний слой клеток кожи при снятии, что может спровоцировать появление новых ран. Чтобы избежать подобных осложнений, лучше использовать пластырь на бумажной основе — кожа под ним хорошо дышит, а клейкая основа меньше травмирует кожу при удалении пластыря. При накладывании пластыря не натягивайте его сильно, чтобы избежать образования мелких кожных складок. Учитывайте тот момент, что при изменении положения больного мягкие ткани будут смещаться и натягиваться, что может привести к образованию нежелательных складок кожи.
Лечение пролежней на ранней стадии может быть успешным, если пациент получил своевременное лечение. Но для полного выздоровления обычно требуется несколько недель. После 6 месяцев лечения заживают более 70% пролежней II стадии, 50% пролежней III стадии и 30% пролежней IV стадии.
Дата публикации 28 марта 2023Обновлено 29 марта 2023
Определение болезни. Причины заболевания
Пролежни (Pressure sores) — это язвенно-некротическое повреждение кожи, которое возникает у лежачих пациентов и вызвано нарушением кровообращения в областях, подверженных длительному давлению, трению или сдвигу тканей [1].
Распространённость
Пролежни очень распространены и возникают примерно у 15 % госпитализированных пациентов, чаще в отделениях интенсивной терапии [8]. Однако эта патология развивается в 2–3 раза реже, если за больным ухаживают специально обученные санитарки и сиделки [12].
Причины пролежней
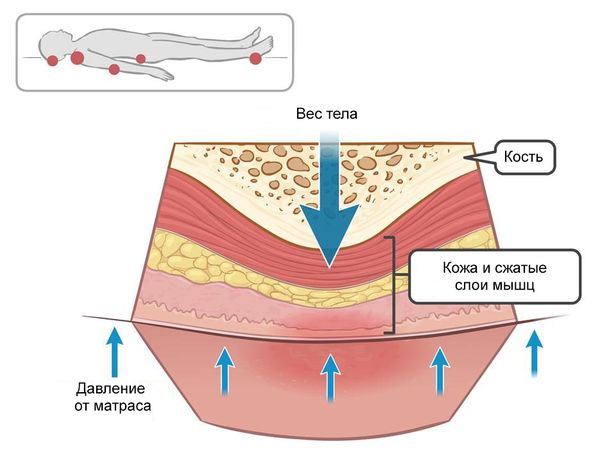
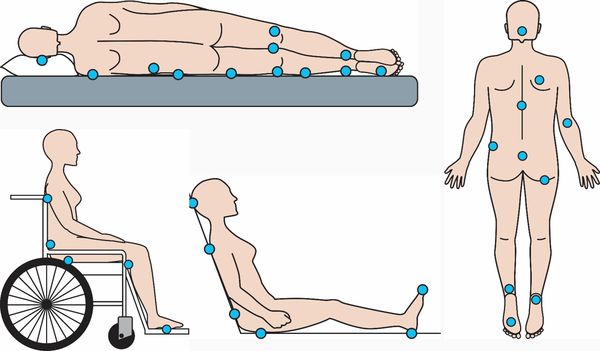
Пролежни развиваются из-за сдавления кожи между двумя точками — как правило, между поверхностью кровати и костными выступами. Наибольшее давление возникает в области пяток, крестца, затылка, локтей, вертелов бедренных костей (бугорков бедренной кости вблизи сочленения с тазобедренной костью) [3][6][10].
Основная причина развития пролежней — это ограничение подвижности при параличе, коме, травмах и заболеваниях спинного мозга, онкологических болезнях, длительном периоде после операции, продолжительном пребывании в реанимации или отделении интенсивной терапии [2][5].
Можно выделить внутренние и внешние, а также на обратимые и необратимые факторы риска развития пролежней.
Обратимые внутренние факторы:
- истощение и обезвоживание;
- ожирение;
- снижение или отсутствие активных движений;
- нарушение психомоторной активности (двигательное беспокойство, апатия, возбуждение или бессонница);
- анемия;
- сердечная недостаточность;
- пониженное артериальное давление;
- недержание мочи или кала;
- нарушение периферического кровообращения по артериям или венам, например при сахарном диабете;
- болевой синдром;
- курение.
Необратимые внутренние факторы:
- пожилой или старческий возраст;
- тяжёлое состояние организма;
- сухая, истончённая, легко травмируемая или повреждённая кожа;
- нарушения нервной системы (чувствительности или движений);
- патологические состояния сознания — спутанность, оглушение, сопор, кома.
Обратимые внешние факторы:
- недостаточный гигиенический уход — кожа становится более уязвимой при длительном воздействии мочи и стула;
- неподходящие способы и средства ухода — перцовые пластыри, йодные «сетки», пиявки и другие подобные методы;
- неправильная методика массажа и использование масел и средств, содержащих вредные или прижигающие компоненты;
- складки на постельном белье или одежде пациента;
- недостаток в организме белков и/или аскорбиновой кислоты при плохом аппетите, диетах или нарушенном режиме питания;
- действие некоторых цитостатических препаратов, гормонов и нестероидных противовоспалительных средств;
- отсутствие поручней у кровати (некоторые пациенты пытаются приподняться или повернуться, но не могут это сделать без опоры на поручни);
- несоблюдение правил нахождения, расположения и передвижения пациента на кушетке, кровати или в кресле;
- неправильное использование противопролежневых подушек, матрасов и прокладок;
- перегрев, переохлаждение, избыточная влажность или сухость кожи.
Необратимые внешние факторы риска:
- предшествующая операция, которая длилась больше двух часов;
- обширные травмы позвонков, костей малого и большого таза, органов брюшной полости;
- травмы и повреждения головного и/или спинного мозга.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пролежней
Клинические проявления пролежней зависят от стадии развития [1].
Всего выделяют четыре стадии:
- Бледность или устойчивое покраснение кожи, которое сохраняется после прекращения сдавления.
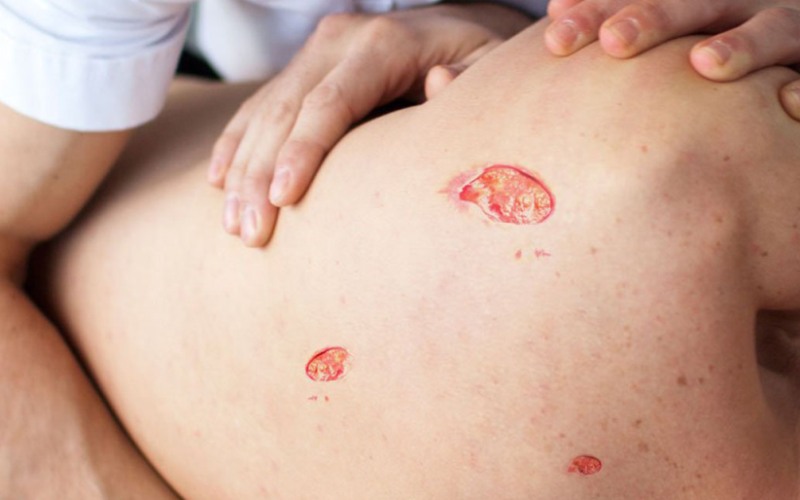
- Устойчивый синюшно-красноватый оттенок отграниченного участка кожи. На этой стадии поверхностный слой кожи отслаивается и появляются неглубокие повреждения (язвы, натёртости или пузыри с жидкостью), которые могут распространяться на подкожно-жировую клетчатку.
- Разрушение кожи (некроз), которое распространяется до мышечного слоя — на дне язв можно увидеть мышечную ткань, язвы могут проникать и в сами мышцы. Могут быть жидкие выделения из области пролежня.
- Некроз всех слоёв мягких тканей — развивается полость или кратер, в котором можно увидеть фрагменты сухожилий или даже костей.
Длительность каждой стадии варьирует от нескольких дней до нескольких недель и зависит от положения пациента, отягощающих факторов и особенностей ухода.
Патогенез пролежней
На развитие пролежней влияет множество факторов: длительное механическое давление на кожу и ткани, нарушение кровоснабжения, инфекция и недостаток питательных веществ.
Пролежни обычно развиваются в области костных выступов: лопаток, локтей, ягодиц, крестца, кистей, лодыжек и пяток. Из-за продолжительного давления в этих областях нарушается кровоснабжение тканей и возникает дефицит кислорода. Мышечные волокна более чувствительны к нехватке кислорода, чем кожа, из-за чего изменения развиваются прежде всего в мышечном слое над костным выступом [1].
Длительное давление (больше 1–2 часов) ведёт к закупорке крупных кровеносных артерий и вен, сдавливанию нервных стволов и мягких тканей, что усугубляет уже имеющееся нарушение кровотока в мелких сосудах тканей. В результате развиваются дистрофические процессы, которые в дальнейшем распространяются по направлению к коже.
Повреждение мягких тканей может возникать при соприкосновении кожи со швами на одежде, складками на постельном белье и крошками. Также важную роль в образовании язв играют силы смещения давления, например при поднятом изголовье кровати, когда больной сползает вниз, давление перемещается на крестец и глубокую фасцию. В результате мышцы и глубоколежащие ткани смещаются вниз под действием силы тяжести, в то время как кожа остаётся неподвижной [3]. Длительное давление, действие сил смещения и трения, а также мокнутие и попадание бактерий в повреждённую кожу приводит к развитию пролежневых язв [2].
Ещё один важный фактор в развитии пролежней — это нехватка белка в организме, что способствует появлению отёка и снижению тургора, или эластичности, мягких тканей.
Классификация и стадии развития пролежней
Существует несколько классификаций пролежней.
По глубине поражения:
- поверхностные пролежни — вызваны локальным воздействием на кожу;
- глубокие — изменены лежащие глубже ткани; такие пролежни могут долго не диагностироваться, пока не достигнут поверхностных слоёв кожи [4].
В зависимости от причины поражения:
- экзогенные пролежни — возникают от непосредственного физического воздействия в области костных выступов или инородных предметов, например мочевых катетеров или гипсовых повязок;
- эндогенные — вызваны поражением нервной системы, приводящей к нарушению обменных процессов и микроциркуляции в тканях, часто возникают из-за поражения головного или спинного мозга.
Стадии развития пролежней
В российской литературе и клинической медицине долго использовалась классификация пролежней В. П. Балича и О. Г. Когана.
В ней выделяется пять последовательных этапов развития патологии:
- Поверхностный пролежень, т. е. поражающий поверхностные ткани.
- Глубокий пролежень с поражением мышц.
- Глубокий пролежень с боковыми карманами.
- Глубокий пролежень, который распространяется до костной ткани и приводит к развитию остеомиелита.
- Пролежень рубцовой ткани [3].
Профессор М. Д. Дибиров выделяет три стадии пролежневого процесса:
- В мелких сосудах в месте сдавливания нарушается кровообращение, из-за чего кожа сначала бледнеет, затем краснеет, а потом становится синеватого оттенка.
- Возникает некроз (омертвение ткани), появляется поверхностная рана или глубокая язва, может отделяться гной. Некроз может поражать кожу, подкожно-жировую клетчатку и мышцы, а также распространяться на суставы и кости, что приводит к развитию артрита и остеомиелита. Поверхность пролежня может быть как сухой с чёткими краями, так и с нечёткими и гнойным отделяемым — это признак того, что поражение распространяется на окружающие ткани.
- Происходит заживление тканей. Явы или поверхностные раны затягиваются, кожа восстанавливается и/или в области пролежня формируется рубцовая ткань [3][4].
Осложнения пролежней
При неэффективности или отсутствии лечения пролежни прогрессируют и могут появиться осложнения. Крайне опасным из них является сепсис — распространение инфекции по организму. При этом часто выявляют гнилостную и/или неклостридиальную инфекцию, поражающую мягкие ткани (например, некротизирующие формы целлюлита, фасциита и миозита) [4].
Также пролежни могут осложниться:
- флегмоной — воспалением мягких тканей, не имеющим чётких границ;
- абсцессом — чётко отграниченным воспалением;
- гнойным тендовагинитом — воспалением по ходу сухожилий;
- артритом — воспалением суставов;
- остеомиелитом — воспалением костей.
Диагностика пролежней
При диагностике пролежней обычно проводится сбор анамнеза (истории болезни), жалоб и осмотр. Дополнительно могут применяться лабораторные и инструментальные методы, но они используются гораздо реже: клиническая картина часто однозначна и врач уже при осмотре может поставить диагноз.
Пролежни часто появляются в местах контакта костных выступов с твёрдой поверхностью: в области затылка, ушей, грудного отдела позвоночника, рёбер, локтей, крестца, таза, бёдер, голеней и пяток [1]. Реже пролежни появляются в области сосцевидного отростка (который расположен позади уха), лопаток и пальцев стоп. При длительном вынужденном положении, например после инсульта, обширных травм или при сдавлении гипсовыми повязками и медицинскими шинами, пролежни могут появляться в нехарактерных местах, например на боковых поверхностях стоп или тыльной стороне пальцев руки и ног.
Лабораторная диагностика
При выявлении в анализе крови агранулоцитоза (выраженного снижения уровня лейкоцитов) обязательно проводится бактериологическое подтверждение заболевания, даже если нет видимых симптомов воспаления. Для этого у пациента берут мазок или делают пункцию раневой поверхности. При исследовании выделяют и высеивают инородную или условно-патогенную микрофлору (в норме она не вызывает болезни и проявляется только при ослабленной иммунной системе).
Дифференциальная диагностика
Пролежни следует отличать от контактного дерматита, связанного с местной реакцией на недержание мочи или кала [1]. Пролежни в основном развиваются из-за сдавления между костным выступом и твёрдой поверхностью, а контактный дерматит может появляться в тканях, не сдавливаемых извне.
Лечение пролежней
Лечение пролежней комплексное: нужно исключить длительное сдавливание, восстановить кровоснабжение, проводить местное лечение язв и терапию основного заболевания.
Также очень важен адекватный уход:
- соблюдение асептики (инфицирование пролежней сильно замедляет заживление);
- соблюдение правил гигиены;
- периодическое изменение положения больного;
- использование противопролежневых матрасов или специализированных кроватей;
- контроль за повреждающими поверхностями вокруг пролежня (например, швами на белье);
- наложение защитных повязок и послеоперационных наклеек;
- адекватное питание с достаточным количеством белка и необходимых витаминов.
На первой и второй стадии пролежневого процесса нужно исключить сдавление тканей, восстановить и улучшить кровоснабжение. Для этого применяются антикоагулянтные препараты, которые уменьшают свёртываемость крови. Их используют как в виде уколов или капельниц, так и в мазях или гелях [7]. На этих стадиях важно защитить рану от патогенных микробов с помощью тканевых или марлевых повязок, специальных пластырей и плёнок, а также исключить другие опасные факторы (например, соблюдать гигиену при недержании мочи и кала).
Кроме того, необходимо лечить сопутствующие заболевания, которые могут приводить к появлению и развитию пролежней. Среди таких болезней особенно выделяют сахарный диабет (проводится терапия инсулином или гипогликемическими препаратами в таблетках и контроль сахара в крови) и заболевания, связанные с закупоркой или сужением артериальных сосудов. Также необходимо проводить своевременное и эффективное обезболивание, контролировать водно-солевой баланс, корректировать нарушение кровообращения в мелких сосудах.
На третьей и четвёртой стадиях пролежневого процесса погибшие ткани иссекают и удаляют, проводят местное лечение пролежневых язв и стимулируют процессы восстановления тканей.
К безоперационным методам лечения относятся:
- очищение раны;
- стимуляция роста грануляционной ткани, например методом гипербарической оксигенации — пациент находится в специальной камере с повышенным атмосферным давлением и вдыхает 100%-й кислород;
- наложение повязки или наклейки для защиты ткани от высыхания и развития в ней инфекции.
При хирургическом лечении проводится иссечение и удаление омертвевших тканей. Также применяют методы для защиты обнажённых тканей, например частичную трансплантацию кожного лоскута. На третьей и четвёртой стадии важно удалить омертвевшие ткани, очистить язву от гноя (в том числе вскрыть гнойные затёки и карманы) и остатков погибших тканей и защитить заживающую рану от высыхания. Чтобы оперативное лечение было эффективным, на стадии воспаления проводится санация области пролежня местными средствами, в том числе антисептиками.
Послеоперационные осложнения подразделяются на ранние и поздние.
Ранние осложнения:
- накопление жидкости под кожным лоскутом, закрывающим пролежневый дефект;
- несостоятельность послеоперационных швов и расхождение краёв раны;
- некроз краёв кожного лоскута;
- формирование гнойного отделяемого с расплавлением стенки сосуда.
К поздним осложнениям относится формирование свища с образованием полости и повторное развитие пролежня. Причиной этих осложнений может стать как недостаточный послеоперационный уход, так и неэффективная или неудавшаяся операция [4].
Прогноз. Профилактика
При поверхностных, вызванных внешними факторами пролежнях прогноз, как правило, благоприятный: после прекращения давления на ткани и лечения кожа достаточно быстро восстанавливается. Более непредсказуемы внутренние, или глубокие, пролежни, так как они могут сопровождаться опасными для жизни повреждениями стенок сосудов и полых органов. При пролежнях, вызванных поражением нервной системы, прогноз неблагоприятный: пациенты уже страдают тяжёлым основным заболеванием, которое ещё и усугубляется гнойно-некротическим процессом, что снижает шансы на положительный результат.
Профилактика пролежней
Мероприятия по предотвращению развития пролежней проводят медсёстры, которые обладают необходимыми знаниями и навыками, или люди, которые ухаживают за пациентом, например родственники [9].
Чтобы предупредить развитие пролежней, следует:
- Своевременно оценивать риск развития пролежней. Часто к медицинской карте пациента прикладывается или ведётся на компьютере журнал, в котором медсёстры ежедневно оценивают риск развития пролежней или динамику их состояния.
- Уменьшить механические воздействия — трение, давление и силу смещения в области костных выступов, а также в участках, наиболее подверженных развитию пролежней. Такой контроль также важен при перемещении и транспортировке пациента.
- Регулярно изменять положение тела больного — обычно рекомендуют делать это раз в два часа.
- Контролировать положение пациента в кровати или кресле — важно, чтобы человек не скользил и не сползал. Если больной находится в сидячем или полусидячем положении и сползает, его тело нужно зафиксировать.
- Использовать правильно подобранные матрасы или противопролежневые системы (матрасы с компрессором). При риске развития пролежней матрас нужно использовать сразу, а не тогда, когда они уже появились [11]. При низкой вероятности развития пролежней и небольшом весе больного, как правило, достаточно матраса из поролона толщиной 10 см. При этом важно, чтобы вес человека равномерно распределялся по поверхности кровати. Если риск развития пролежней высок или они уже появились, необходимы специальные матрасы. При длительном нахождении пациента в сидячем положении в кресле-каталке или обычном кресле под спину или ягодицы желательно помещать противопролежневые подушки толщиной 10 см. При положении на боку такие подушки нужно подкладывать между коленками.
- Стимулировать адекватное кровообращение с помощью ручного массажа или массажёров в местах, где часто возникают пролежни.
- Контролировать целостность кожи на этих участках кожи.
- Поддерживать чистоту кожи и правильно ухаживать за ней. Рекомендуется, чтобы гигиенические средства, в том числе моющие губки и пенообразующие или волокнистые перчатки, были одноразовыми. Также желательно, чтобы все средства по уходу за кожей были гипоаллергенными: у них зачастую есть некоторые защитные свойства, к примеру они могут поглощать влагу или формировать защитную плёнку на коже.
- Поддерживать нормальную влажность и температуру кожи.
- Правильно использовать массажёры и аппараты электростимуляции при проведении реабилитации. Применять их можно только после консультации с врачом.
- Обеспечить пациента необходимым питьём и питанием.
- Устранить или уменьшить влияние других негативных факторов, например ослабить боль, зуд, бессонницу, стрессы и помочь с решением психологических проблем.
- Обучить пациента или его родственников правилам ухода — важно знать, в каких областях чаще всего появляются пролежни, каким должно быть положение тела и как правильно перемещать пациента, разбираться в гигиенических средствах. Также нужно знать, что недопустимо длительное мокнутие от слюнотечения и неконтролируемого мочеиспускания, и важно своевременно менять подгузники и следить за сухостью одежды или постельного белья.
Таким образом, для профилактики пролежней нужно своевременно и адекватно оценивать вероятность их развития, а также вовремя и правильно проводить профилактические мероприятия [1][6].







![Пролежни [13] Пролежни [13]](https://probolezny.ru/media/bolezny/prolezhen/prolezhni-13_s.jpeg)