Оглавление
Ключевые слова
- острый пиелонефрит
- инфекция верxниx мочевых путей
Список сокращений
БЛРС — бета-лактамазы расширенного спектра (extended spectrum beta lactamases)
ВИЧ — вирус иммунодефицита
ДЛТ — дистанционная литотрипсия
ЖНВЛП — жизненно необходимые и важнейшие лекарственные препараты
КОЕ — колониеобразующая единица
КТ — компьютерная томография
МКБ-10 — Международная классификация болезней 10-го пересмотра
МРТ — магнитно-резонансная томография
СОЭ — скорость оседания эритроцитов
УЗИ — ультразвуковое исследование
XБП – хроническая болезнь почек
XПН — хроническая почечная недостаточность
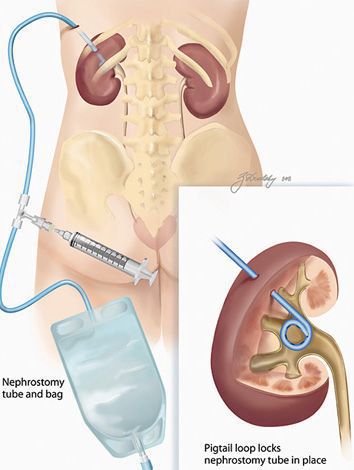
ЧПНС — чрескожная пункционная нефростомия
Термины и определения
Хроническая болезнь почек – повреждение почек либо снижение их функции в течение 3 месяцев и более.
Хроническая почечная недостаточность – синдром нарушения функции почек, приводящий к расстройству водного, электролитного, азотистого и других видов обмена.
Чрескожная пункционная нефростомия – малоинвазивное хирургическое вмешательство с целью установки внешнего дренажа (нефростомы) в полостную систему почки.
Симптом Пастернацкого – болезненность в области почек при поколачивании с последующим кратковременным появлением или усилением эритроцитурии.
Проба Реберга – метод, с помощью которого оценивают выделительную способность почек по клиренсу эндогенного креатинина крови и мочи.
1. Краткая информация
1.1 Определение
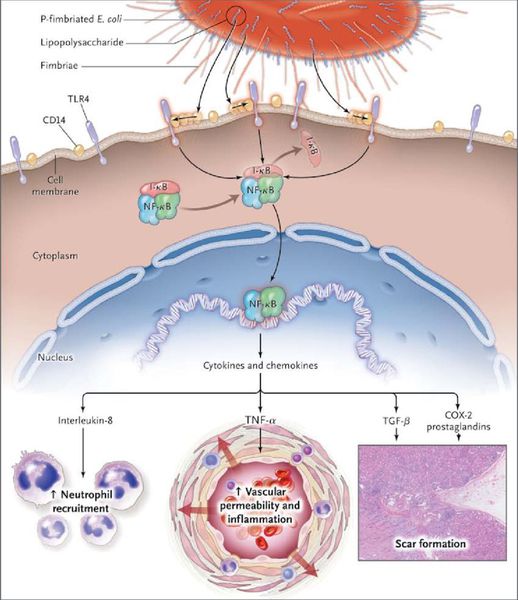
Пиелонефрит — неспецифический инфекционно-воспалительный процесс, характеризующийся одновременным или последовательным поражением чашечно-лоханочной системы и паренхимы почек (преимущественно интерстициальная ткань) [3].
1.2 Этиология и патогенез
Неосложненный пиелонефрит может быть вызван Escherichia coli (75 – 95%), Staphylococcus saprophyticus (5-10%) и другими возбудителями: Enterobacteriaceae (кроме E. coli), Proteus mirabilis, Klebsiella pneumonia. Осложненный пиелонефрит – всем вышеперечисленным, а также P. aeruginosa (синегнойные палочки), Serratia spp. and Providencia spp., стафилококками и грибками.
1.3 Эпидемиология
Заболеваемость острым пиелонефритом составляет 100 больных на 100 тыс. человек [3].
1.4 Кодирование по МКБ 10
N10 — Острый тубулоинтерстициальный нефрит
1.5 Классификация
Выделяют первичный острый пиелонефрит, развивающийся в интактной почке (без аномалий развития и видимых нарушений уродинамики верхних мочевых путей), и вторичный острый пиелонефрит, возникающий на фоне заболеваний, нарушающих пассаж мочи: аномалии развития почек и мочевыводящих путей; мочекаменная болезнь; стриктуры мочеточника различной этиологии; болезнь Ормонда; пузырно-мочеточниковый рефлюкс и рефлюкс-нефропатия; аденома и склероз простаты; склероз шейки мочевого пузыря; нейрогенный мочевой пузырь (особенно гипотонического типа); опухоли мочевыводящих путей.
По локализации процесс может быть одно- или двусторонним.
Также выделяют стадии острого пиелонефрита:
- серозное воспаление,
- гнойное воспаление,
- апостематозный пиелонефрит,
- карбункул почки,
- абсцесс почки [2–4, 8].
2. Диагностика
2.1 Жалобы и анамнез
Для острого пиелонефрита характерна триада клинических признаков: боль в поясничной области, лихорадка и изменения анализа мочи (при обструктивном пиелонефрите анализ мочи может быть без патологии).
Кроме того, возможны неспецифические жалобы на общую слабость, головную боль, жажду, тошноту, рвоту, вздутие живота и т.д. Возможно развитие дизурии — учащённого болезненного мочеиспускания различной степени выраженности, особенно если течению острого пиелонефрита сопутствует цистит [1–3, 5, 8, 9].
При сборе анамнеза необxодимо учитывать, что первичный острый пиелонефрит может возникать у практически здоровых людей после переохлаждения или стрессовых ситуаций. Часто это заболевание осложняет течение цистита [3].
- Рекомендовано при опросе уточнить наличие у больного:
- очагов хронической инфекции; аномалий почек и мочевыводящих путей;
- болезней, способных вызвать нарушение пассажа мочи из почек;
- нарушений углеводного обмена и степень их коррекции;
- иммунодефицита, возникшего вследствие какого-либо заболевания или индуцированного лекарственными препаратами.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Рекомендован сбор сведений о перенесённых воспалительных заболеваниях инфекционной этиологии, приёме антибактериальных препаратов и их эффективности. У беременных рекомендуется выяснять срок беременности и особенности её течения.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.2 Физикальное обследование
- Рекомендовано проведение пальпации области почек для выявления болезненности и определение симптома Пастернацкого.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
При развёрнутой клинической картине острого пиелонефрита отмечают:
- повышение температуры тела >38 °C (иногда с ознобом);
- болезненность при пальпации в области почки с поражённой стороны (положительный симптом острого пиелонефрита);
- положительный симптом Пастернацкого с поражённой стороны.
Выраженность симптомов может варьировать от несильной боли в поясничной области и субфебрильной температуры до гектической лихорадки и резкой болезненности при пальпации в области почки (при гнойном пиелонефрите) [1–3, 5, 6, 8, 9].
2.3 Лабораторная диагностика
- Рекомендовано выполнение общего анализа мочи
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: общий анализ мочи позволяет выявить повышение количества лейкоцитов (в большинстве – случаев нейтрофилов) и бактериурию. Возможны небольшая протеинурия (до 1 г/сут.) и микрогематурия [1–3, 5, 6, 8, 9]. Рекомендовано выполнение бактериологического анализа мочи.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: бактериологический анализ мочи позволяет выявить возбудителя заболевания для назначения адекватной антибактериальной терапии. Особое значение данный анализ приобретает при неэффективности проводимой терапии [7, 10, 11, 16].
- Бактериурию более 10?4 КОЕ/мл при остром пиелонефрите рекомендовано считать клинически значимой.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: в 80% случаев возбудителем является E. Coli (штаммы, имеющие дополнительные факторы вирулентности, особенно P. pili). Другими уропатогенами могут быть Enterococci (Streptococcus faecalis), Klebsiella spp., Proteus spp. и Pseudomonas spp.
- Рекомендовано выполнение клинического и биохимического анализа крови.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: клинический анализ крови позволить выявить гематологические признаки острого пиелонефрита — нейтрофильный лейкоцитоз со сдвигом формулы влево и повышенная скорость оседания эритроцитов (СОЭ). Биохимический анализ крови позволяет уточнить функциональное состояние почек и печени.
2.4 Инструментальная диагностика
- Рекомендовано выполнение ультразвукового исследования (УЗИ) и допплерографии не позднее 24 часов от момента поступления в стационар.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: выполнение УЗИ позволяет диагностировать отёк паренхимы почки и её очаговые изменения, а допплерография — оценить степень нарушения кровотока. Расширение чашечно-лоханочной системы свидетельствует о нарушении оттока мочи из почки и вторичном характере заболевания [1–3, 5, 6, 8, 9].
- При подозрении на хроническую болезнь почек (ХБП) рекомендовано проведение пробы Реберга.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Рекомендовано выполнение обзорной и экскреторной урографии.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: выполнение обзорной урографии позволяет диагностировать калькулёзный характер острого пиелонефрита, а экскреторной урографии — состояния почек и мочевыводящих путей, а также пассажа мочи.
- Рекомендовано выполнение компьютерной томографии (КТ) и магниторезонансной томографии (МРТ),
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: с помощью КТ и МРТ возможно выявление: деструктивного процесса в почке и вторичного характера острого пиелонефрита, в случае если по данным УЗИ и экскреторной урографии невозможно уточнить диагноз (острый пиелонефрит на фоне рентген негативного камня мочеточника).
3. Лечение
Лечение острого пиелонефрита должно заключаться в ликвидации инфекционно-воспалительного процесса и санации мочевыводящих путей на фоне адекватного оттока мочи из почки.
3.1 Немедикаметозное лечение
- При остром пиелонефрите и восстановленном пассаже мочи рекомендовано поддерживать достаточный диурез.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b) [21]
Комментарии: объём выпиваемой жидкости должен составлять 2000–2500 мл/сут.
- Рекомендовано применение мочегонных сборов, витаминизированных отваров (морсов) с антисептическими свойствами (клюква, брусника, шиповник).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b) [21]
- Не рекомендовано назначение обильного питья или значительныx по объёму инфузий при сопутствующей застойной сердечной недостаточности, высокой артериальной гипертензии.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b) [21]
Комментарии: при нарушении углеводного обмена выпиваемая жидкость не должна содержать сахар.
3.2 Медикаментозное лечение
- Для медикаментозного лечения острого пиелонефрита рекомендовано назначение антибактериальной терапии.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b) [21]
Комментарии: при остром пиелонефрите успех напрямую зависит от эмпирического подбора антибактериального лечения.
Выбор препарата должен определяться:
- спектром и чувствительностью штаммов этиологических уропатогенов;
- эффективностью их применения по конкретным показаниям в клинических исследованиях;
- переносимостью и нежелательными реакциями;
- стоимостью;
- доступностью.
- До получения результатов бактериологического посева мочи рекомендовано проведение эмпирического лечения.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Принципы эмпирического назначения антибактериальной терапии включают:
- Предположение возможного возбудителя (или нескольких возбудителей) позволяет определить природную чувствительность этого микроорганизма к антибактериальным препаратам.
- Анализ предшествующей антибактериальной терапии с учётом пробелов в спектре действия ранее применяемых неэффективных препаратов.
- Учёт функционального состояния почек и печени (при хронической почечной недостаточности (ХПН) и/или циррозе печени схема терапии может значительно измениться).
- Предотвращение развития антибактериальной резистентности микроорганизмов (назначение адекватных доз препаратов, ограничение использования антисинегнойных антибиотиков).
- Учёт экономических аспектов (по возможности избегать назначения дорогостоящих антибактериальных средств).
- После выполнения бактериологического анализа мочи с идентификацией возбудителя и определением его чувствительности к антибиотикам рекомендован подбор адекватной антибактериальной терапии с коррекцией эмпирической терапии.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a)
- Если острый пиелонефрит выявлен впервые в жизни, а больной поступил из дома и не получал ранее антибактериальные препараты, то рекомендовано предположить, что возбудитель заболевания — кишечная палочка (E.coli).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a)
Комментарии: однако в качестве возбудителя заболевания нельзя исключать и грамположительную флору.
- В качестве терапии первой линии рекомендовано назначение фторхинолонов на срок 7–10 дней как препаратов выбора для лечения острого пиелонефрита, если уровень резистентности E.coli к ним в данном регионе составляет <10%.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a)
Комментарии: при увеличении суточной дозы фторхинолона курс лечения может быть сокращен до 5 дней. Увеличение числа штаммов E.coli, резистентной к фторхинолонам, ограничивает в настоящее время эмпирическое применение препаратов этой группы. Необходимо помнить, что фторхинолоны противопоказаны при беременности.
- В качестве альтернативы фторхинолонам может быть рекомендовано назначение пероральных цефалоспоринов 3-го поколения: цефтибутен или цефиксим.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a)
Комментарии: вместе с тем исследования показали только их эквивалентную клиническую, но не микробиологическую эффективность по сравнению с ципрофлоксацином**.
- Не рекомендовано назначение препарата амоксициллин + клавулановая кислота** для эмпирического перорального лечения острого пиелонефрита.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 1b) [21]
Комментарии: антибиотик может быть назначен при выявлении чувствительных к нему грамм-положительных микроорганизмов.
- В регионах с высоким уровнем распространения фторхинолонрезистентных и продуцирующих бета-лактамазы расширенного спектра действия (БЛРС) штаммов E. coli (> 10%), рекомендуется начальная эмпирическая терапия аминогликозидами или карбапенемами до получения данных бактериологического исследования о чувствительности к другим антибиотикам [21,22].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a)
- При тяжелом состоянии пациента с острым пиелонефритом рекомендована экстренная госпитализация.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
Комментарии: это необходимо для исключения наличия осложняющих факторов и проведения парентеральной антибактериальной терапии. После улучшения состояния больного возможен дальнейший пероральный прием антибиотиков (ступенчатая терапия).
Данные по антибактериальной терапии при остром неосложненном пиелонефрите нетяжелого и тяжелого течения представлены в таб. 1, 2.
Таблица 1 – Антибактериальная терапия при остром неосложненном пиелонефрите нетяжелого течения
|
Антибиотик |
Суточная доза |
Продолжительность курса лечения, дни |
|
Ципрофлоксацин** |
500750 мг 2 р/сут |
7–10 |
|
Ципрофлоксацин** |
1000 мг 1 раз/сут |
7 |
|
Левофлоксацин** |
500 мг 1 р/сут |
7–10 |
|
Левофлоксацин** |
750 мг 1 р/сут |
5 |
|
Альтернативные препараты (эквивалентная клиническая, но не микробиологическая эффективность по сравнению с фторхинолонами) |
||
|
Цефтибутен |
400 мг 1 р/сут |
10 |
|
Цефиксим |
400 мг 1 р/сут |
10 |
Примечание. ** – препарат вxодит в перечень ЖНВЛП.
Таблица 2 – Антибактериальная терапия при остром неосложненном пиелонефрите тяжелого течения
|
Антибиотик |
Суточная доза |
Продолжительность курса лечения, дни |
|
Стартовая парентеральная терапия |
||
|
Эртапенем** |
В/в, в/м 1 г 1р/сут |
7–10 |
|
Имипенем/циластатин** |
В/в 500–мг 4 р/сут |
7–10 |
|
Меропенем** |
В/в 1 г 3–р/сут |
7–10 |
|
Пиперациллин/тазобактам |
В/в 2,25 г 4 р/сут |
7–10 |
|
Тикарциллин/клавуланат |
В/в 3,2 г 3–р/сут |
7–10 |
|
± Амикацин** |
В/в 15 мг/кг 1 р/сут |
– |
|
Альтернативная терапия (при известной чувствительности и если БЛРС<10%) |
||
|
Цефтазидим** |
В/в, в/м 2 г 3 р/сут |
14 |
|
Цефотаксим** |
В/в, в/м 2 г 3 р/сут |
14 |
|
Цефтриаксон** |
В/в, в/м 1–2 г 2 р/сут |
14 |
|
Цефепим** |
В/в, в/м 2 г 2 р/сут |
14 |
|
± Амикацин** |
В/в 15 мг/кг 1 р/сут |
– |
|
Только при известной чувствительности возбудителя и если БЛРС<10% |
||
|
Левофлоксацин** |
В/в 500 мг 1–2 р/сут |
7–10 |
|
Ципрофлоксацин** |
В/в 800 мг 2 р/сут |
7–10 |
|
± Амикацин** |
В/в 15 мг/кг 1 р/сут |
– |
Примечание. ** – препарат вxодит в перечень ЖНВЛП.
- У больных декомпенсированным сахарным диабетом в связи с высокой вероятностью наличия стафилококка рекомендованы в качестве препаратов выбора ингибиторзащищённые аминопенициллины и ципрофлоксацин**.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
- Если острый пиелонефрит развивается у больных, имеющих выраженную почечную недостаточность (скорость клубочковой фильтрации менее 40 мл/мин), рекомендовано учитывать фармакокинетику лекарственных средств.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
Комментарии: предпочтение отдаётся препаратам, имеющим печёночный или двойной (печень + почки) путь выведения, — пефлоксацину, цефтриаксону**, цефоперазону. Это существенно упрощает подбор дозы и значительно увеличивает безопасность лечения.
- При любой выраженности ХПН не рекомендовано применение нефротоксичных антибиотиков — аминогликозидов и гликопептидов.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
- При остром пиелонефрите у ВИЧ-инфицированных больных, а также у «внутривенных» наркоманов рекомендовано применение схем антибактериальной терапии с максимально широким спектром действия. Рекомендовано назначение антибактериальных средств, не метаболизируюхщися в организме и имеющих почечный путь выведения, — фторхинолоны (особенно офлоксацин** и левофлоксацин**), аминогликозиды, цефалоспорины (кроме цефотаксима**, цефтриаксона** и цефоперазона).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
Комментарии: острый пиелонефрит в указанных группах пациентов часто обусловлен редкими и нехарактерными возбудителями, особенно грамположительными. Также следует учитывать, что препараты антиретровирусной терапии, назначаемые для подавления репликации ВИЧ, достаточно токсичны и обладают большим количеством лекарственных взаимодействий, что обуславливает выбор антибактериальной терапии.
- В случае острого пиелонефрита, вызванного госпитальными полирезистентными штаммами, рекомендовано назначение цефтазидима** в режиме монотерапии или в сочетании с амикацином**. Рекомендованные препараты резерва — карбапенемы, кроме эртапенема**.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
Комментарии: в реальной клинической практике данная форма острого пиелонефрита встречается нечасто и в большинстве случаев является следствием длительного пребывания в стационаре, ошибочной антибактериальной профилактики или неадекватной функции дренажей после вмешательства на органах мочеполовой системы.
- При наличии острого пиелонефрита у больных с нейтропенией рекомендовано назначение цефтазидима** или карбапенема с ванкомицином**. В качестве превентивной терапии глубоких микозов или даже грибкового сепсиса рекомендовано дополнительно назначить флуконазол**.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
Комментарии: данное состояние является жизнеугрожающей ситуацией. Принципиально опасна возможность наличия госпитальных полирезистентных штаммов.
-
Клинический развернутый анализ крови и общий анализ мочи рекомендовано выполнить повторно не позднее 120 ч от момента начала терапии антибактериальными лекарственными препаратами.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
3.3 Хирургическое лечение
- Острый вторичный пиелонефрит рекомендовано рассматривать как показание к экстренному оперативному лечению [3].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
- При остром вторичном пиелонефрите рекомендовано провести катетеризацию мочеточника (установку наружного или внутреннего стента).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
Комментарии: данная манипуляция необходима в качестве неотложной помощи с целью восстановления пассажа мочи или как одно из основных лечебных мероприятий при крайне тяжёлом общем состоянии больного и невозможности проведения оперативного лечения.
- Чрезкожную пункционную нефростомию (ЧПНС) рекомендовано рассматривать в качестве одного из основных методов отведения мочи при остром обструктивном пиелонефрите в стадии серозного воспаления. Она рекомендована больным, которым необходимо относительно длительное дренирование почек.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
Комментарии: нередко данный вид оперативного вмешательства считают методом выбора у мужчин в связи с опасностью трансуретральных манипуляций. ЧПНС, так же, как и установка внутреннего стента, даёт возможность избежать открытой операции у больных острым калькулёзным пиелонефритом, позволяет купировать приступ заболевания и через некоторое время (3–4 нед.) после проведения адекватной предоперационной подготовки удалить камень с помощью малоинвазивных методов (дистанционная литотрипсия (ДЛТ), эндоскопические, лапароскопические и ретроперитонеоскопические операции).
- Открытое оперативное лечение рекомендовано при наличии острого пиелонефрита в стадии гнойного воспаления, невозможности дренирования почки малоинвазивными методами независимо от причины, отрицательной динамики на фоне адекватной антибактериальной терапии и функционирующей нефростомы.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
Комментарии: объём открытой операции может включать:
-
- люмботомия;
- ревизия почки;
- декапсуляция почки;
- вскрытие гнойных очагов;
- нефростомия.
- По возможности при выполнении открытой операции при остром пиелонефрите рекомендовано удаление конкрементов из почки и из верхней трети мочеточника (если это существенно не увеличивает объём вмешательства).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
- Выполнение нефрэктомии рекомендовано при наличии гнойного разрушения более 2/3 почечной паренхимы, признаков тромбоза почечных сосудов, множественных сливных карбункулах почки, гнойного пиелонефрита нефункционирующей почки, гнойного пиелонефрита у больного в крайне тяжёлом состоянии (по причине гнойной интоксикации, токсического шока, декомпенсации сопутствующих заболеваний) [3, 6, 7, 10–16].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1a) [21]
4. Реабилитация
- После окончания курса лечения, при отсутствии симптомов пиелонефрита, не рекомендовано выполнять контрольное бактериологическое исследование мочи, за исключением беременных женщин.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Больным с сохраняющимися выраженными симптомами пиелонефрита в течение 3 суток или при рецидиве заболевания в течение 2-х недель, рекомендовано выполнение повторного бактериологического исследования мочи и определение чувствительности микроорганизмов к антибиотикам, а также выполнение УЗИ, КТ или нефросцинтиграфии.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- При отсутствии анатомо-функциональных изменений мочевыводящих путей у больных с сохраняющимися выраженными симптомами пиелонефрита в течение 3 суток или при рецидиве заболевания в течение 2-х недель рекомендовано назначение альтернативной терапии, основанной на результатах бактериологического исследования.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: возможно, это связано с тем, что инфекционный агент не был чувствителен к применявшемуся антибиотику.
- У больных с рецидивом заболевания, вызванного тем же самым уропатогеном, рекомендован пересмотр диагноза неосложненный пиелонефрит. Рекомендовано исключить наличие осложняющих факторов.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
5. Профилактика и диспансерное наблюдение
- Рекомендовано выявление пациентов в группах риска и их информирование о риске острого пиелонефрита, а также лечение бессимптомной бактериурии в группах риска.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Рекомендована хирургическая коррекция (по клиническим показаниям) пороков развития мочевыделительной системы, посттравматических, послеоперационных осложнений, уролитиаза и др., сопровождающихся нарушениями уродинамики.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: нарушение уродинамики вследствие неправильной анатомии мочевых путей является значимым фактором риска развития острого пиелонефрита (в том числе повторного эпизода), в связи с этим важным моментом является его диагностика и устранение.
- Рекомендовано лечение нейрогенного мочевого пузыря и других функциональных расстройств уродинамики.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: нарушение уродинамики вследствие дисфункции мочевых путей является важным фактором риска развития острого пиелонефрита (в том числе повторного эпизода), в связи с этим важным моментом является его диагностика и устранение.
- Рекомендовано ограничение применения нефротоксических средств, а также достаточная аргументация хирургических и диагностических вмешательств на мочевыделительной системе.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Рекомендовано аргументированное применение иммуносупрессоров, а также адекватная компенсация тяжёлых соматических заболеваний.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Критерии оценки качества медицинской помощи
|
№ п/п |
Критерий качества |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
| 1 |
Выполнен общий (клинический) анализ крови развернутый не позднее 3 часов от момента поступления в стационар |
4 |
D |
| 2 |
Выполнен анализ мочи общий не позднее 3 часов от момента поступления в стационар |
4 |
D |
| 3 |
Выполнено бактериологическое исследование мочи с определением чувствительности к антибиотикам и другим лекарственным препаратам |
4 |
D |
| 4 |
Выполнено ультразвуковое исследование почек и мочевыводящих путей не позднее 24 часов от момента поступления в стационар |
4 |
D |
| 5 |
Выполнен анализ крови биохимический общетерапевтический (креатинин, глюкоза) |
4 |
D |
| 6 |
Начата терапия антибактериальными лекарственными препаратами не позднее 3 часов от момента поступления в стационар |
1 |
A |
| 7 |
Выполнен общий (клинический) анализ крови развернутый повторно не позднее 120 часов от момента начала терапии антибактериальными лекарственными препаратами |
4 |
D |
| 8 |
Выполнен анализ мочи общий повторно не позднее 120 часов от момента начала терапии антибактериальными лекарственными препаратами |
4 |
D |
| 9 |
Достигнута нормализация уровня лейкоцитов в моче на момент выписки из стационара |
4 |
D |
| 10 |
Отсутствие гнойно-септических осложнений в период госпитализации |
4 |
D |
Список литературы
1. Лопаткин Н.А. Руководство по урологии. — М.: Медицина, 1998. – 304 с.
2. Лоуренс Д.Р., Бенитт П.Н. Клиническая фармакология. — М.: Медицина, 1991. – 1360 с.
3. Маждраков Г., Попов Н. Болезни почек. — София: Медицина и физкультура, 1976.–80 c.
4. Мухин Н.А., Тареева И.Е. Диагностика и лечение болезней почек. — М.: Медицина, 1985. – 240 c.
5. Наточин Ю.В. Основы физиологии почек. — М.: Медицина, 1982. – 207 c.
6. Страчунский Л.С., Козлов С.Н. Современная антимикробная химиотерапия. — М.: Боргес, 2002. – 432 c.
7. Тареев Е.М. Внутренние болезни. — М.: Медгиз, 1951. – 952 c.
8. Тареев Е.М. Клиническая нефрология. — М.: Медицина, 1983. – 416 c.
9. Тареева И.Е. Нефрология: руководство для врачей. — М.: Медицина, 2000. — 688 c.
10. Шейман Д.А. Патофизиология почки. — М.: Бином, 1997. – 222 c.
11. Шулутко Б.И. Нефрология: Современное состояние проблемы. — СПб.: Ренкор, 2002. – 780 c.
12. Kellerman P. Perioperative care of renal patients // Arch. Intern. Med. – 1994. — Vol. 154. — P. 1674–1688.
13. Klahr S. Obstructive nephropathy // Kidney Int. — 1998. — Vol. 54. — P. 286–300.
14. Kucers A., Crowe S., Grayson M.L. et al. The Use of Antibiotics. — Oxford: Butterworth Heinman, 1997. – P. 134-142.
15. Kunin C.M. Urinary Tract Infections: Detection, Prevention and Management. — Philadelphia: Williams and Wilkins, 1997. — 419 p.
16. Naber K.G., Bergman B., Bishop M.C. et al. Guidelines on Urinary and Male Genital Tract Infections / Eur. Ass. Urol. — 2000. — 71 p.
17. Nosocomial and Health Care Associated Infections in Urology // Health Publication / K.G. Naber et al. (eds.). — Berlin, 2001. — 207 p.
18. Scholar E.M., Pratt W.B. The Antimicrobial Drugs. — 2nd ed. — Oxford University Press, 2000. – 587 p.
19. Urinary Tract Infections / T. Bergan (ed.). — Oxford, 1997. — P. 142.
20. Zsolt F. Hospital-acquired infections // Causes and Control. — London. — Philadelphia: Whurr. Publishers, 2002. —289 p.
21. uroweb.org/guideline/urological-infections/2015 (European Association of Urology. Guidelines on Urological Infections).
22. Лопаткин Н.А., Аполихин О.И., Пушкарь Д.Ю. и др. Российские национальные рекомендации Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов — М., 2014.
Приложение А1. Состав рабочей группы
Зайцев Андрей Владимирович – доктор медицинских наук, профессор кафедры урологии МГМСУ им. А.И. Евдокимова.
Касян Геворг Рудикович — доктор медицинских наук, профессор кафедры урологии МГМСУ им. А.И. Евдокимова.
Спивак Леонид Григорьевич — кандидат медицинских наук, заведующий отделом клинических исследований НИИ уронефрологии и репродуктивного здоровья человека Первого МГМУ им. И.М. Сеченова.
Конфликт интересов: Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций: специалисты, имеющие высшее медицинское образование по следующим специальностям:
- Урология
- Терапия
- Общая врачебная практика (семейная медицина)
- Акушерство и гинекология.
- Xирургия
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица П.1 — Уровни доказательств в соответствии с международными критериями
|
Категория |
Доказательства |
|
1A |
Мета-анализ рандомизированных контролируемых исследований |
|
1B |
По крайней мере, 1 рандомизированное контролируемое исследование |
|
2A |
По меньшей мере, 1 контролируемое исследование без рандомизации |
|
2B |
По крайней мере, 1 квази-экспериментальное исследование |
|
3 |
Описательные исследования, такие как сравнительные исследования, корреляционные исследования или «случай-контроль» исследования |
|
4 |
Отчет экспертного комитета или мнение и/или клинический опыт уважаемых авторитетов |
Таблица П.2 — Уровни убедительности рекомендаций
|
Уровень |
Основания |
|
A |
Уровень доказательства 1 |
|
B |
Уровень доказательства 2 или экстраполированные рекомендации уровня доказательства 1 |
|
C |
Уровень доказательства 3 или экстраполированные рекомендации уровней доказательства 1 или 2 |
|
D |
Уровень доказательства 4 или экстраполированные рекомендации уровней доказательства 2 или 3 |
Приложение А3. Связанные документы
- Клинические рекомендации Европейской ассоциации урологов.
- Приказ Минздрава России от 12 ноября 2012 г. N 907н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «урология»».
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
После постановки диагноза острый пиелонефрит проводится беседа о заболевании, его прогнозе и предполагаемой схеме лечения. Вам будут разъяснены сведения о возможных мерах профилактики обострений пиелонефрита, опасности бесконтрольного приёма антибактериальных препаратов, необходимости периодического контроля артериального давления и порядке действий при обострении заболевания.
Пиелонефрит у детей
Утратил силу — Архив
Версия: Клинические протоколы МЗ РК — 2013 (Казахстан)
Категории МКБ:
Хронический обструктивный пиелонефрит (N11.1)
Разделы медицины:
Нефрология детская, Педиатрия
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
Пиелонефрит — это неспецифическое бактериальное воспаление почечной паренхимы и собирательной системы почек, проявляющееся картиной инфекционного заболевания, особенно у детей раннего возраста, характеризующееся лейкоцитурией и бактериурией, а также нарушением функционального состояния почек. Согласно классификации Всемирной организации здравоохранения (ВОЗ), пиелонефрит относится к группе тубулоинтерстициальных нефритов и фактически представляет собой тубулоинтерстициальный нефрит инфекционного генеза
Название протокола – Пиелонефрит у детей
Код протокола –
Код(ы) МКБ-10
N10 Острый тубулоинтерстициальный нефрит
N11 Хронический тубулоинтерстициальный нефрит
N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом
N11.1 Хронический обструктивный пиелонефрит
N11.8 Другие хронические тубулоинтерстициальные нефриты
N11.9 Хронический тубулоинтерстициальный нефрит неуточненный
N12 Тубулоинтерстициальный нефрит, не уточненный как острый или хронический
Сокращения
ИМС инфекции мочевыводящей системы,
СРБ С-реактивный белок
СКФ скорость клубочковой фильтрации
МКБ мочекаменная болезнь
УЗИ ультразвуковое исследование
ЦМВ цитомегаловирус
ВПГ вирус простого герпеса
ЛДГ лактатдегидрогеназа
ГГТ гамма-глутамилтранспептидаза
ЩФ щелочная фосфатаза
ПКТ прокальцитонин
ОМС органы мочевой системы
ПМР пузырно-мочеточниковый рефлюкс
DMSA dimercaptosuccinic acid
Дата разработки протокола – апрель 2013 г.
Категория пациентов – дети и подростки с диагнозом «пиелонефрит»
Пользователи протокола: врачи – педиатры, врачи общей практики, родители детей с диагнозом «пиелонефрит»
Конфликта интересов нет
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Клиническая классификация пиелонефрита у детей
Течение пиелонефрита может быть рецидивирующим:
— редкие рецидивы – <2 обострений за 6 мес или <4 в год;
— частые рецидивы – ³2 обострений за 6 мес или ³4 в год.
Рецидивирующее течение пиелонефрита связано с:
— реинфекцией (новое инфицирование);
— персистированием возбудителя – в случае образования биопленок (при МКБ, постоянном мочевом катетере, уростоме и др.);
— неразрешившейся инфекцией.
Рабочая схема постановки диагноза пиелонефрит:
— Острый или хронический;
— Необструктивный (без нарушения уродинамики) или обструктивный (с нарушением уродинамики);
— Период ремиссии или обострения (необходимо указывать число обострений);
— Функция почек: сохранена или нарушена.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий
— Физикальный осмотр (с обязательным осмотром наружных половых органов)
— Измерение артериального давления
— Биохимический анализ мочи (суточная экскреция белка, оксалатов, уратов, кальция, фосфора)
— Исследование иммунного статуса
— Кал на дисбактериоз
— Общий анализ мочи (1-ый, 3-ий, 7-й, 14-й дни, далее индивидуально) или анализ мочи по Нечипоренко при минимальных изменениях в общем анализе
— Посев мочи на флору и чувствительность к антибиотикам (до начала АБТ)
— Клинический анализ крови
— Определение СРБ в сыворотке крови
— Биохимический анализ крови (общий белок и фракции, креатинин, мочевина, мочевая кислота)
— Расчет СКФ по Шварцу
— УЗИ почек и мочевого пузыря до и после микции в условиях физиологической гидратации
— Анализы мочи на урогенитальную инфекцию (хламидии, микоплазмы, уреаплазмы)
— Вирусологическое обследование (ВПГ, ЦМВ, вирус Эпштейн-Барра)
— Посев мочи на грибковую и анаэробную инфекции
Перечень дополнительных диагностических мероприятий:
Специальные методы исследования, проводимые при стихании процесса или в период клинико-лабораторной ремиссии (по показаниям)
— ритм и объем спонтанных мочеиспусканий с учетом выпитой жидкости
— уродинамическое исследование
— проба с фуросемидом и водной нагрузкой
— экскреторная урография (не проводится при сниженной СКФ и креатинемии)
— микционная цистография
— анализ мочи по Зимницкому
— исследование титруемой кислотности
— осмолярность мочи
— микроальбумин, β2-микроглобулин, α1-микроглобулин в моче
— ферментурия (ЛДГ, ГГТ, ЩФ, др.)
— динамическая реносцинтиграфия
— статическая реносцинтиграфия (не ранее, чем через 6 мес после купирования клинико-лабораторных признаков пиелонефрита)
Диагностические критерии
Жалобы и анамнез:
— озноб, лихорадка 38°С;
— общая слабость, недомогание, отказ от еды
— могут быть боли в области поясницы
— могут проявляться симптомы дизурии, отеки.
Физикальное обследование:
— температура тела субфебрильная или нормальная
— при пальпации положительный синдром Пастернацкого
Лабораторные исследования
— повышение СОЭ 20 мм/час;
— повышение СРБ 10-20 мг/л;
— повышение ПКТ в сыворотке 2 нг/мл.
Инструментальные исследования
— УЗИ почек: врожденные аномалии развития, кисты, камни
— Цистография — пузырно-мочеточниковый рефлюкс или состояние после антирефлюксной операции
— Нефросцинтиграфия- очаги поражения паренхимы почек
— При тубулоинтерстициальном нефрите – диагностическая пункционная биопсия почки (с согласия родителей)
Показания для консультации специалистов:
Консультация уролога, детского гинеколога
По показаниям консультации андролога, окулиста, отоларинголога, фтизиатра, клинического иммунолога, стоматолога, невролога
Дифференциальный диагноз
| ДИАГНОЗ или причина заболевания | В пользу диагноза |
| Острый гломерулонефрит | Гломерулонефрит почти всегда развивается на фоне уже нормальной температуры тела и редко сопровождается дизурическими расстройствами. Отёки или пастозность тканей, артериальная гипертензия, наблюдаемые у большинства больных гломерулонефритом, также не характерны для пиелонефрита. Олигурия начального периода гломерулонефрита контрастирует с полиурией, часто выявляемой в первые дни острого пиелонефрита. При гломерулонефрите преобладает гематурия, в осадке мочи всегда выявляют цилиндры, но количество лейкоцитов незначительно, часть их составляют лимфоциты. Бактериурия отсутствует. Снижение концентрационной способности почек (в пробе по Зимницкому максимальная плотность мочи ниже 1,020 при диурезе менее 1000 мл/сут), аммониогенеза и ацидогенеза сочетается при пиелонефрите с нормальным клиренсом креатинина (при гломерулонефрите последний снижен). |
| Острый аппендицит | исследование per rectum, позволяющее выявить болезненный инфильтрат в правой подвздошной области, и повторные анализы мочи |
| Амилоидоз почек | в начальной стадии, проявляющийся лишь незначительной протеинурией и весьма скудным мочевым осадком, может симулировать латентную форму хронического пиелонефрита. Однако в отличие от пиелонефрита при амилоидозе отсутствует лейкоцитурия, не обнаруживаются активные лейкоциты и бактериурия, сохраняется на нормальном уровне концентрационная функция почек, нет рентгенологических признаков пиелонефрита (почки одинаковы, нормальных размеров либо несколько увеличены). Кроме того, для вторичного амилоидоза характерно наличие длительно текущих хронических заболеваний, чаще гнойно- воспалительных. |
Лечение
Цели лечения:
— ликвидация инфекционного процесса
— устранение предрасполагающих факторов
— восстановление уродинамики и функции почек
— нефропротективная терапия при прогрессирующией нефропатии
— выздоровление и профилактика осложнении.
Тактика лечения:
Немедикаментозное лечение
— Режим: постельный на весь период лихорадки, далее общий.
— Диета №7:
— по возрасту, сбалансированная по основным питательным элементам, без ограничений по белку;
— ограничение экстрактивных веществ, пряностей, маринадов, копченостей, продуктов, обладающих острым вкусом (чеснок, лук, кинза) и продуктов, содержащих избыток натрия;
— обильное питье (на 50% больше возрастной нормы) с чередованием слабощелочных минеральных вод.
— Соблюдение режима «регулярных» мочеиспусканий (через 2-3 часа — в зависимости от возраста);
— Ежедневные гигиенические мероприятия (душ, ванна, обтирания, тщательный туалет наружных половых органов);
— Симптоматическая терапия: жаропонижающая, дезинтоксикационная, инфузионная — обычно проводится в первые 1-3 дня;
— Антибактериальная терапия в 3 этапа:
— 1 этап – антибиотикотерапия – 10-14 дней;
Эмпирический (стартовый) выбор антибиотиков:
— «Защищенные» пенициллины: амоксициллина/клавуланат, амоксициллина/ сульбактам;
— Цефалоспорины III поколения: цефотаксим, цефтазидим, цефтриаксон, цефиксим, цефтибутен.
— Аминогликозиды: нетромицин, амикацин, гентамицин;
— Карбапенемы: имипенем, меропенем;
— Цефалоспорины IV поколения (цефепим).
Показания для парентеральной терапии.
— возраст <3 месяцев;
— тяжелое состояние ребенка: выраженная активность инфекционно-воспалительного процесса или клиническое подозрение на сепсис, выраженная — интоксикация или дегидратация;
— диспепсические явления (рвота) и нарушения всасывания в ЖКТ;
— невозможность приема препаратов внутрь;
— устойчивость к эмпирическим пероральным антибиотикам.
Клинические критерии для перехода на пероральный режим введения:
— Клиническое улучшение и отсутствие лихорадки в течение 24 ч;
— Отсутствие рвоты и обеспечение комплаенса.
Для детей с пиелонефритом рекомендуемый курс лечения антибиотиками зависит от тяжести состояния.
Длительность антибактериальной терапии:
— Тяжелое течение (лихорадка ≥39°, дегидратация, повторная рвота): антибиотики в/в до нормализации температуры (в среднем 2-3 дня) с последующим переходом на пероральный прием (ступенчатая терапия) до 10-14 дней;
— Легкое течение (умеренная лихорадка, отсутствие выраженной дегидратации, достаточное употребление жидкости): пероральный прием антибиотиков не менее 10 дней. Возможно однократное внутривенное введение в случае сомнительного комплаенса.
При эффективности лечения наблюдаются:
— клиническое улучшение в течение 24-48 ч с момента начала лечения;
— эрадикация микрофлоры через 24-48 ч;
— уменьшение или исчезновение лейкоцитурии на 2-3 сут от начала лечения.
Смена антибактериального препарата при его неэффективности через 48-72 ч должна основываться на результатах микробиологического исследования и чувствительности выделенного возбудителя к антибиотикам.
Режим дозирования антимикробных препаратов у детей с пиелонефритом (Л.С. Страчунский, Ю.Б. Белоусов, С.Н. Козлов, 2007)
| Препарат | Режим дозирования | |
| Дозы | Способ и режим введения | |
| «Защищенные» пенициллины | ||
| Амоксициллина/клавуланат* | 40-60 мг/кг/24 ч (по амоксициллину) | в 2-3 приема внутрь и в/в |
|
Амоксициллина/сульбактам |
40-60 мг/кг/24 ч (по амоксициллину) | 2-3 раза в сутки в/в, в/м, внутрь |
| Цефалоспорины III поколения | ||
| Цефотаксим | Дети до 3 мес – 50 мг/кг/8 чДети старше 3 мес — 50-100 мг/кг/24 ч | 2-3 раза в сутки; в/в, в/м |
| Цефтриаксон | Дети до 3 мес – 50 мг/кг/24 чДети старше 3 мес — 20-75 мг/кг/24 ч | 1-2 раза в стуки; в/в, в/м |
| Цефтазидим | Дети до 3 мес – 30-50 мг/кг/8 чДети старше 3 мес — 30-100 мг/кг/24 ч | 2-3 раза в сутки; в/в, в/м |
| Цефоперазон/сульбактам | 40-80 мг/кг/сут (по цефоперазону) | 2-3 раза в сутки; в/в, в/м |
| Цефиксим | Дети >6 мес — 8 мг/кг/24 ч | 1-2 раза в сутки; внутрь |
| Цефтибутен |
Дети >12 мес:при массе <45 кг- 9 мг/кг/24 ч при массе >45 кг- 200-400 мг/24 ч |
1-2 раза в сутки; внутрь |
| Цефалоспорины IV поколения | ||
| Цефипим | Дети >2 мес — 50 мг/кг/24 ч | 3 раза в сутки; в/в |
| Аминогликозиды | ||
| Гентамицин | Дети до 3 мес – 2,5 мг/кг/8 чДети старше 3 мес — 3-5 мг/кг/24 ч | 1-2 раза в сутки; в/в, в/м |
| Нетилмицин | Дети до 3 мес – 2,5 мг/кг/8 чДети старше 3 мес — 4-7,5 мг/кг/24 ч | 1-2 раза в сутки; в/в, в/м |
| Амикацин | Дети до 3 мес – 10 мг/кг/8 чДети старше 3 мес — 15-20 мг/кг/24 ч | 1-2 раза в сутки; в/в, в/м |
| Карбапенемы | ||
| Имипенем |
Дети до 3 мес – 25 мг/кг/8 чДети старше 3 мес при массе тела: <40 кг — 15-25 мг/кг/6 ч >40 кг – 0,5-1,0 г/6-8 ч, не более 2,0г/24 ч |
3-4 раза в сутки; в/в |
| Меропенем | Дети старше 3 мес – 10-20 мг/кг/8 ч (макс 40 мг/кг/8 ч), не более 6 г/24 ч | 3 раза в сутки; в/в |
Согласно Европейских рекомендаций 2012 г, (M.Grabe et.al. Guidelines on urological infections. Uroweb, 2012) дозы амоксициллина/клавуланата составляют для детей от 3 мес до 12 лет:
— парентерально – 60-100 мг/кг/сутки в 3 приема;
— перорально – 37,5-75 мг/кг/сутки в 2-3 приема.
2 этап – уросептическая терапия (14-28 дней).
1. Производные 5-нитрофурана:
— Фурагин – 7,5-8 мг/кг (не более 400 мг/24 ч) в 3-4 приема;
— Фурамаг – 5 мг/кг/24 ч (не более 200 мг/24 ч) в 2-3 приема.
2. Нефторированные хинолоны:
— Неграм, невиграмон (у детей старше 3 мес) – 55 мг/кг/24 ч в 3-4 приема;
— Палин (у детей старше 12 мес) – 15 мг/кг/24 ч в 2 приема.
3 этап – профилактическая противорецидивная терапия.
Показания для длительной антимикробной профилактики ИМС у детей:
— ≥3 рецидивов ИМС в течение года
— ПМР, аномалии ОМС, тяжелая нейрогенная дисфункция мочевого пузыря;
Дети младшего возраста, которые имели эпизод пиелонефрита:
— при наличии рубцов в почках по данным DMSA, МКБ, дизурических явлений и всем девочкам с эпизодом ИМС в анамнезе.
— Используются нитрофурановые препараты (фурагин, фурамаг) в 1/3-¼ суточной дозы (1-2 мг/кг) на ночь в течение 1-12мес. Длительность терапии определяется продолжительностью клинико-лабораторной ремиссии:
— 6 мес – если интервал между рецидивами от 3 нед до 3 мес;
— 12 мес — если интервал между рецидивами менее 3 нед;
— более длительно при ПМР.
Другие виды лечения
— Клюква: применение экстракта или сока клюквы уменьшает адгезивные свойства уропатогенных штаммов E.сoli и уменьшается число рецидивов ИМС.
— Пробиотики
Хирургическое вмешательство — нет
Профилактика
Профилактические мероприятия – специфической профилактики нет
Рекомендуется:
— Общее укрепление сопротивляемости организма;
— Санация очагов инфекции.
Информация
Источники и литература
-
Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- Список использованной литературы
1. Urinary tract infection in children: diagnosis, treatment and long-term management. NICE guideline. — London (UK): National Institute for Health and Clinical Excellence, 2007. — 30 p.
2. Пиелонефрит у детей раннего возраста: современные подходы к диагностике и лечению. А.И. Сафина. Нефрология, ПМ Педиатрия. Лекции для практикующих врачей, Практическая медицина 07, 2012г
3. Практическое руководство по антиинфекционной химиотерапии под редакцией: Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова, 2010
4. Клиническая фармакология под редакцией академика РАМН, проф. В.Г. Кукеса, 2008г,
5. Thomas B. Newman. The New American Academy of Pediatrics Urinary Tract Infection Guideline // Pediatrics. — 2011. — Vol. 128. — P. 572
6. Возианов А. Ф., Майданник В. Г., Бидный В. Г., Багдасарова И. В. Основы нефрологии детского возраста. Киев: Книга плюс, 2002. С. 22–100.
7. Малкоч А. В., Коваленко А. А. Пиелонефрит//В кн. «Нефрология детского возраста»/под ред. В. А. Таболина и др.: практическое руководство по детским болезням (под ред. В. Ф. Коколиной, А. Г. Румянцева). М.: Медпрактика, 2005. Т. 6. С. 250–282.
- Список использованной литературы
Информация
Список разработчиков протокола
Калиева М.М.- к.м.н., доцент кафедры клинической фармакологии, ЛФК и физиотерапии Каз. НМУ имени Асфендиярова С.Д.,
Мубаракшинова Д.Е.- ассистент кафедры клинической фармакологии, ЛФК и физиотерапии Каз. НМУ имени Асфендиярова С.Д.
Рецензенты:
Толеутаев Е.Т. – д.м.н., заведующий детским соматическим отделением АО «ННЦМиД»
Условия пересмотра протокола: по истечению 3 лет с момента публикации
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Дата публикации 28 сентября 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
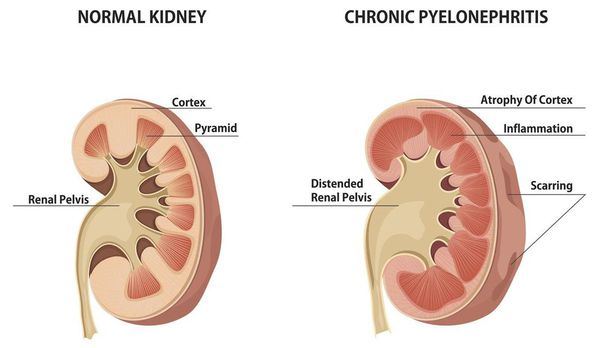
Хронический пиелонефрит — почечная патология, характеризующаяся длительно протекающим воспалительным процессом в почках. Вызывается воспаление разными видами бактерий, процесс затрагивает как чашечно-лоханочные структуры, так и интерстиций (соединительную ткань) почек.[1][3]
Эпидемиология хронического пиелонефрита такова, что на его долю приходится до 65% всех воспалительных заболеваний мочеполового тракта. Примерно в трети случаев описываемому заболеванию предшествует острый пиелонефрит. Отчетливо отмечено гендерное различие в частоте заболеваемости — преимущественно болеет женский пол (в 3-5 раз чаще). Объясняется этот факт особенностями анатомии женской мочевыделительной системы: короткая уретра, которая облегчает инвазию микроорганизмов в мочевыводящую систему.
Средняя заболеваемость составляет 18 случаев на 1000 населения.[2][3]
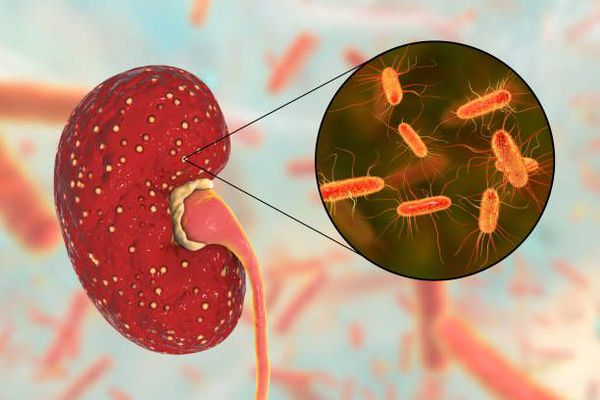
Ведущий этиологический фактор, провоцирующий развитие хронического пиелонефрита — бактериальная флора. Хронический пиелонефрит вызывается как одним видом микроорганизмов, так и микробными ассоциациями, когда при бактериологическом исследовании выделяется сразу несколько видов микроорганизмов.[4][7] Среди возбудителей выделяют:
- Escherichia coli (высевается у 75-95% пациентов);
- Staphylococcus saprophyticus (определяется в 5-10% случаев);
- Klebsiella pneumoniae
- прочие энтеробактерии (род Enterobacteriaceae);
- Proteus mirabilis;
- грибки;
- стафилококки;
- синегнойная палочка.
Особую роль в патогенезе хронического пиелонефрита играют так называемые L-формы возбудителей. Они отличаются высокой резистентностью к химиопрепаратам и возникают под действием нерациональной антибиотикотерапии. Именно их активизация в определённых условиях вызывает очередное обострение пиелонефрита.[4][7]
Хронизации процесса в большинстве случаев предшествует острая атака пиелонефрита. Этому способствуют разнообразные факторы (большинство из них вызывают значимые нарушения уродинамики):
- мочекаменная болезнь;
- переохлаждение;
- нефроптоз (опущение почки);
- простатит;
- стриктуры мочеточников;
- уретрит;
- пузырно-мочеточниковый рефлюкс (обратный заброс мочи из пузыря в мочеточники).
Вялотекущий воспалительный процесс любой другой локализации (тонзиллит, отит, абсцесс, стоматит, гастроэнтерит) способен длительное время поддерживать и провоцировать обострение хронического пиелонефрита. Хронические интоксикации (алкогольная, наркотическая и другие), иммунодефициты, соматические заболевания (сахарный диабет, метаболический синдром) также способствуют формированию хронического пиелонефрита.
У девушек в качестве провоцирующего фактора нередко выступает половая жизнь, а у женщин — беременность и роды.
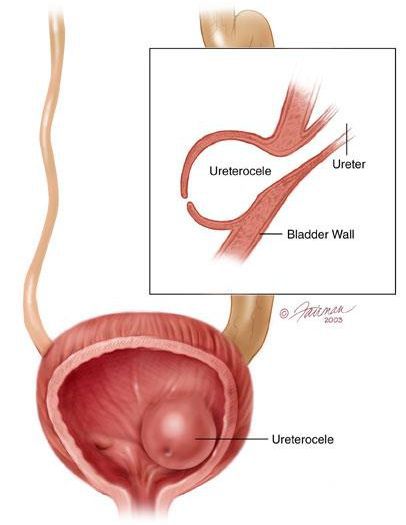
В детском возрасте развитие данной патологии связано с аномалиями развития мочеполовой системы, например, с уретероцеле.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы хронического пиелонефрита
Клинические проявления пиелонефрита зависят от активности воспалительного процесса.
Для латентной фазы характерна скудная симптоматика. Больных беспокоит незначительное повышение температуры, отмечается повышенная утомляемость, периодические головные боли. Патологические проявления со стороны почек и других органов отсутствуют либо выражены в минимальной форме. Часть пациентов жалуются на полиурию и повышение артериального давления. В анализе мочи выявляется незначительная протеинурия, бактериурия, периодически появляются лейкоциты.[1][3][7]
Фаза активного воспаления проявляется следующими симптомами:
- чувство тяжести и боли в пояснице (в области почек) ноющего характера;
- дизурические явления в виде учащённого мочеиспускания;
- анемический синдром;
- стойкая гипертония;
- в анализе мочи определяется большое количество белка, лейкоцитов и бактерий, в тяжёлых случаях возникает гематурия (попадание крови в мочу).
При выраженном повышении артериального давления говорят о гипертоническом варианте хронического пиелонефрита, при этом гипертония носит злокачественный характер и с трудом поддаётся коррекции.
Хроническое поражение почек зачастую сопровождается гипохромной анемией. Это свидетельствует о развитии анемического варианта патологии.
В стадии стойкой ремиссии какие-либо значимые симптомы отсутствуют.
Для более наглядного восприятия симптомы разных фаз хронического пиелонефрита отображены в табличном виде.[4]
Симптомы хронического пиелонефрита на разных стадиях
| Симптомы | Фазы воспалительного процесса | ||
|---|---|---|---|
| активная | латентная | ремиссии | |
| Болевые ощущения в поясничной области |
выражены | наблюдаются изредка | – |
| Дизурия | не у всех больных | – | – |
| Недомогание | выражено | – | – |
| Лейкоциты в 1 мл мочи | более 25 000 | менее 25000 | – |
| Бактерии в 1 мл мочи | более 100 000 | 10 000 или отсутствуют | – |
| Активные лейкоциты в моче | у всех больных | у 15-30% больных | – |
| Клетки Штернгеймера – Мальбина |
у 20-50% больных | – | – |
| Скорость оседания эритроцитов, мм/ч |
более 12 | менее 12 | менее 12 |
| Уровень молекул средней массы в крови |
повышен в 2-3 раза | повышен в 1,5 раза или нормальный |
нормальный |
Патогенез хронического пиелонефрита
Механизм развития хронического пиелонефрита связан с проникновением возбудителей в почечно-лоханочную систему и интерстициальную ткань. В результате этого развивается первичная атака в виде острого пиелонефрита.
Неадекватная антибиотикотерапия, несоблюдение пациентом всех врачебных рекомендаций приводят к тому, что часть бактерий переходит в неактивную форму, но остаётся в почках. В дальнейшем любой провоцирующий фактор приводит к их активизации и повторному воспалению.
Частое воспаление в почках становится причиной изменения структуры почечной ткани — отмирают канальцы и нефроны, они замещаются нефункциональной соединительной тканью.
Массивное воспаление и частые рецидивы приближают развитие почечной недостаточности.
Классификация и стадии развития хронического пиелонефрита
Ключевой критерий классификации хронического пиелонефрита — первичность поражения почек. На основании этого признака выделяют:
- Первичный хронический пиелонефрит — формируется в интактной, то есть не затронутой иным патологическим процессом, почке.
- Вторичный хронический пиелонефрит — развивается на фоне патологических состояний, которые нарушают уродинамику.
По распространённости пиелонефрит бывает одно- и двусторонним, а также тотальным (захватывает всю почку) и сегментарным — поражена лишь часть почки.
По преобладанию того или иного симптома различают гипертоническую, азотемическую и анемическую разновидности пиелонефрита.
В зависимости от выраженности воспаления хронический пиелонефрит имеет три фазы:
- Активное воспаление — характеризуется максимальными воспалительными изменениями в ткани почек и связанными с этим симптомами.
- Латентное воспаление — проявляется минимальными симптомами.
- Ремиссия или клиническое выздоровление — проявляется отсутствием какой-либо симптоматики и нормальными показателями лабораторных исследований.
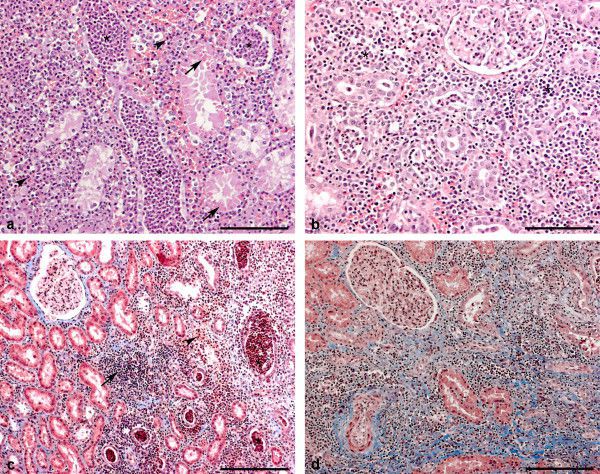
Гистологическое исследование почек пациентов позволило определить стадии хронического пиелонефрита.
На I стадии (a) в почках отмечается выраженная инфильтрация интерстиция почки лейкоцитами, а также незначительные атрофические процессы, затрагивающие собирательные канальцы.
II стадия (b) характеризуется гиалинизацией (химическими изменениями) части клубочков, начинающимся разрастанием соединительной ткани.
На III стадии (c) гиалинизирована львиная доля клубочков, склерозирована значительная часть почечной ткани, а также многие мелкие кровеносные сосуды.
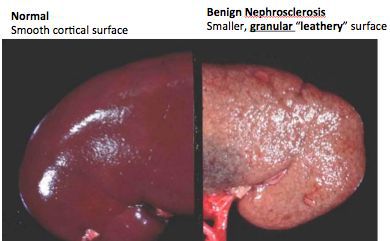
На IV стадии (d) отмечаются выраженные рубцово-склеротические изменения интерстиция, что проявляется сморщиванием почки — её поверхность приобретает мелкобугристый характер.
Осложнения хронического пиелонефрита
Прогрессирование хронического пиелонефрита сопровождается нефросклерозом, то есть происходит замещение нормальной почечной ткани соединительной, которая не способна выполнять фильтрационную функцию. Рано или поздно этот процесс приводит к формированию хронической почечной недостаточности.
В периоды обострения высок риск развития гнойно-септических осложнений:
- паранефрит;
- урогенный сепсис;
- инфекционно-токсический шок;
- перитонит (при распространении инфекции на брюшную полость).
Перечисленные осложнения значительно ухудшают прогноз для пациентов, страдающих хроническим пиелонефритом. Тяжёлые формы осложнений нередко приводят к летальному исходу.[2][6][7]
Хронический пиелонефрит является одной из причин нефрогенной артериальной гипертензии: при одностороннем поражении она развивается у 35-36% пациентов, при двустороннем — у 43%.[6]
Диагностика хронического пиелонефрита
Постановка диагноза начинается со сбора анамнеза пациента и проведения физикального обследования. Заподозрить хронический пиелонефрит помогают типичные жалобы, перечисленные выше.[1][3][4] При физикальном обследовании определяются следующие признаки:
- болезненность при пальпации в поясничной области;
- положительный симптом поколачивания;
- положительный симптом Пастернацкого;
- полиурия.
Подтвердить диагноз помогают лабораторные и инструментальные методы диагностики.
Лабораторная диагностика
Стандартный алгоритм обследования пациентов с хроническим пиелонефритом включает:
- общий анализ мочи;
- бактериологическое и бактериоскопическое исследование мочи;
- общий анализ крови;
- биохимию крови.
В моче определяется лейкоцитурия (преимущественно за счёт нейтрофилов), протеинурия, цилиндрурия, микрогематурия. Выраженность патологических изменений варьируется в зависимости от активности воспаления:
- в стадии активного воспаления количество лейкоцитов может достигать нескольких десятков в поле зрения;
- в стадии латентного — ограничивается 5-10 лейкоцитами или вообще отсутствует.
Клинически значимым минимальным уровнем лейкоцитурии считают показатель в 104 КОЕ/мл.
Для определения скрытой лейкоцитурии применяют пирогеналовый или преднизолоновый тесты — исследуют мочу через некоторое время после введения соответствующих препаратов.[1][4]
Бактериологическое исследование мочи имеет важное значение для диагностики конкретного возбудителя и исследования его чувствительности к антибиотикам. Это помогает выбрать рациональный режим антибиотикотерапии.
В общем анализе крови при хроническом пиелонефрите отмечаются изменения, характерные для системного воспаления: лейкоцитоз со сдвигом лейкоформулы влево, увеличение СОЭ.
Изменения биохимических параметров крови на ранней стадии заболевания могут отсутствовать, в других случаях определяется повышение уровня мочевины и креатинина.
С целью оценки функционального состояния почек проводятся пробы Реберга и Зимницкого.
Инструментальные методы диагностики
В обязательном порядке выполняется УЗИ почек и всей мочевыводящей системы. Ультразвуковое исследование позволяет выявить отёк почечной паренхимы в период обострения, а также деформацию и сморщивание почек при хроническом течении. Расширение чашечно-лоханочной системы свидетельствует о нарушении оттока мочи, что является одним из важнейших провоцирующих факторов пиелонефрита.
Допплерография почечных сосудов позволяет уточнить степень угнетения кровотока в почках.[2][8]
Высокотехнологичные методы диагностики, такие как КТ или МРТ, назначаются для выявления заболеваний, способствующих возникновению хронического пиелонефрита:
- аномалий развития почек;
- мочекаменной болезни;
- опухолей.
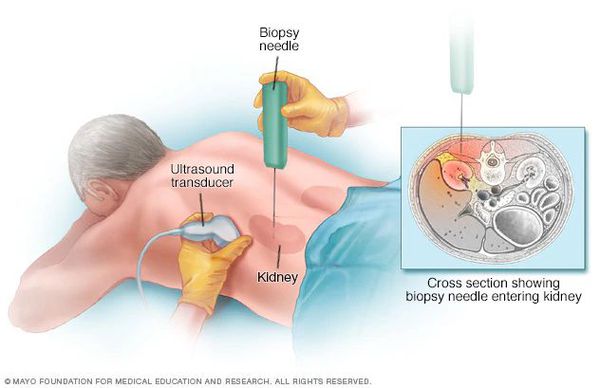
Хромоцистоскопия, урография и некоторые другие исследования чаще всего выполняются в ходе дифференциальной диагностики. Биопсия, как самостоятельное исследование, при описываемой патологии значения не имеет. Она проводится лишь для решения вопроса о назначении иммуносупрессивной терапии при других диффузных поражениях почечной ткани.
Лечение хронического пиелонефрита
Лечебные мероприятия при хроническом пиелонефрите включают как медикаментозные средства, так и немедикаментозные способы терапии. Объём и тактика лечения определяются национальным стандартом, разработанным Российским обществом урологов и утверждённым Минздравом.
Немедикаментозная терапия
Пациентам с хроническим пиелонефритом рекомендуется потреблять достаточное количество жидкости, чтобы поддерживать диурез (объём мочи) на адекватном уровне. В день следует выпивать не менее двух литров жидкости. Предпочтение отдаётся витаминизированным ягодно-травяным отварам с мочегонным эффектом (брусничный, клюквенный морс или чай). Исключение — больные с артериальной гипертонией, так как у этой категории пациентов количество жидкости следует ограничивать до одного литра в сутки.
Необходимо избегать воздействия любых провоцирующих факторов, в период обострения предписан охранительный режим.[1][3]
Медикаментозная терапия
Эпизоды обострения хронического пиелонефрита в обязательном порядке требуют назначения антибиотиков. Для повышения эффективности антибиотикотерапии требуется выделение культуры возбудителя с определением чувствительности к разным группам препаратов. Учитывая высокий риск наличия нефросклероза и почечной недостаточности, дозу антибактериального препарата рассчитывают, опираясь на показатели пробы Реберга.[5][8][9]
При неосложнённом пиелонефрите лёгкой и средней тяжести чаще всего используется монотерапия одним препаратом. Антибиотик принимают перорально курсом 10-14 дней. В качестве средств эмпирической антибиотикотерапии (до определения возбудителя и исследования его чувствительности) применяют фторхинолоны («Ципрофлоксацин», «Левофлоксацин») или цефалоспорины III поколения («Цефиксим» и аналоги).[5][8][9]
При тяжёлом течении рецидива хронического пиелонефрита антибиотики назначаются парентерально — в виде внутримышечных или внутривенных инъекций. При точно установленном возбудителе возможно назначение защищённых бета-лактамов («Амоксиклав»), аминогликозидов или карбапенемов.
Хирургическое лечение хронического пиелонефрита
Операции при пиелонефрите проводятся в случае наличия абсолютных показаний, к которым относятся:
- камни в почках или в мочеточниках, препятствующие нормальному пассажу мочи — проводят литоэкстракцию (литотрипсию) или накладывают нефростому;
- выраженный односторонний пиелонефрит, при котором пострадавшая почка не функционирует, являясь лишь источником инфекции. В этом случае проводят нефрэктомию — удаление почки;
- гнойные осложнения — абсцесс почки, апостематозный нефрит и другие.
В состав комплексной терапии пиелонефрита включают метаболические средства, витамины и антигистаминные препараты. Обязательно проводится симптоматическое лечение: при гипертонии назначают гипотензивные средства, при анемии — железосодержащие средства и фолиевую кислоту.[3][6]
В период стойкой ремиссии допускается использование физиотерапевтических методов лечения: электрофореза, СМТ-терапии, гальванотерапии.
Прогноз. Профилактика
Латентное течение пиелонефрита никак не препятствует повседневной деятельности — пациенты долгое время сохраняют трудоспособность.
Частые рецидивы становятся причиной временной нетрудоспособности, а в тяжёлых случаях развивается инвалидизация из-за хронической почечной недостаточности. Сроки её развития весьма вариабельны и во многом зависят от своевременности и качества проводимого лечения, а также приверженности пациента. Однако даже терминальная стадия хронической почечной недостаточности в настоящее время не является абсолютным приговором для больных хроническим пиелонефритом. В случае её развития решается вопрос о переводе человека на программируемый аппаратный гемодиализ.[2][3]
Предупреждение развития хронического пиелонефрита заключается в активной и, главное, своевременной терапии острых инфекций мочеполового тракта. Также должны быть выявлены и ликвидированы другие возможные очаги хронического инфицирования:
- инфекция ЛОР-органов;
- вылечены кариозные зубы;
- проведена санация ротовой полости;
- женщины обследуются на предмет хронических инфекций половой системы (сальпингита и др.);
- мужчин обследуют на простатит.
С точки зрения профилактики очень важно избегать воздействия провоцирующих факторов: переохлаждения, половых инфекций.
Пациентам с сопутствующими хроническими заболеваниями следует уделить внимание их лечению. Особое внимание должно быть уделено нарушениям углеводного обмена — обязательно проводится полная коррекция сахарного диабета.[3]